[Peer Support in Medical Education: Förderung professioneller Identität durch kollegiale Unterstützung im Studium – ein Projektbericht]
Iris Warnken 1Ann-Kathrin Schindler 1
Dominik Hinzmann 2,3
Andreas Igl 3
Thomas Rotthoff 1
1 Universität Augsburg, Medizinische Fakultät, Medizindidaktik und Ausbildungsforschung (DEMEDA), Augsburg, Deutschland
2 TUM School of Medicine and Health TU München, Klinik für Anästhesiologie und Intensivmedizin, München, Deutschland
3 PSU-Akut e.V., München, Deutschland
Zusammenfassung
Zielsetzung: Ärzt:innen sind vielfältigen Belastungen sowie krisenhaften Situationen ausgesetzt und weisen erhöhte Prävalenzen für mangelndes Wohlbefinden sowie Burnout und Depressionen auf. Bereits für Medizinstudierende werden bspw. eine Verausgabungsneigung mit „unerbittlichen Ansprüchen an sich selber“ [Mata DA et al., JAMA. 2015] oder ein ungünstiger Umgang mit psychosozialen Belastungen und dysfunktionale Bewältigungsstrategien als krankmachende Faktoren beschrieben [Puthran R et al. Med Educ. 2016] . Im Modellstudiengang Humanmedizin der Universität Augsburg erhalten Studierende das Unterstützungsangebot eines studentischen Peer Supports. Ziel ist es, Selbst- und kollegiale Fürsorge sowie die Nutzung kollegialer Ressourcen im Sinne eines primär-, aber auch sekundärpräventiven Angebots bei persönlichen als auch studiums- oder klinikbezogenen Krisen als wichtige Bestandteile einer entstehenden professionellen Identität bereits im Medizinstudium zu etablieren.
Projektbeschreibung: Die Ausbildung der studentischen Peers erfolgt seit 2022 im Rahmen eines dreitägigen Wahlpflichtfaches. Kooperationspartner ist der Verein PSU-Akut e.V. aus München, der das Konzept der kollegialen Unterstützung nach schwerwiegenden Ereignissen im Gesundheitswesen seit 2019 erfolgreich bspw. im Universitätsklinikum Augsburg implementiert hat.
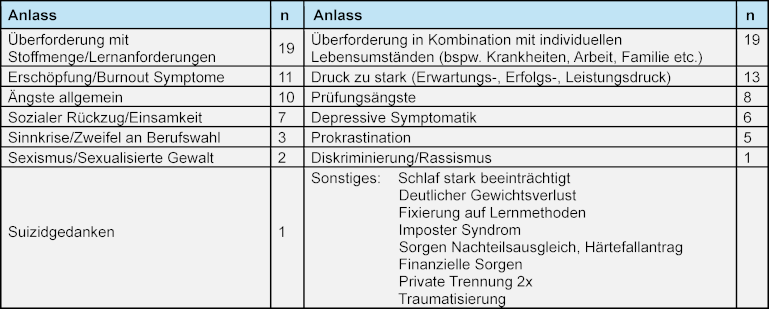
Bisherige Nachfrage: Bis März 2025 wurden insgesamt 25 studentische Peers ausgebildet. Schwerpunkte der Ausbildung bilden das praktische und reflektierte Üben der verschiedenen Gesprächsabläufe, die Selbsterfahrung, das Einüben der Schlüsselkompetenzen von Peer-Kommunikation, Umgang mit Grenzen, stressverstärkenden Gedanken, Hintergrundwissen zu Bewältigungsstrategien sowie schnell wirksame Strategien zum Stressabbau. Bisher wurden 42 Peer-to-Peer-Gespräche dokumentiert (Stand März 2025). Die Kontaktaufnahme erfolgte über persönliche Ansprache der Peers, per E-Mail oder telefonisch. Anlässe sind v.a. wahrgenommene Erschöpfung, Überforderung mit der Stoffmenge, vor allem in Kombination mit individuellen Lebensumständen, Prüfungsängste und wahrgenommener Erfolgsdruck.
Schlussfolgerung: Das Angebot eines studentischen Peer Supports kann entlang der ersten Erfahrungen einen Baustein von curricular implementierter professioneller Identitätsentwicklung darstellen, in welcher Selbst- und kollegiale Fürsorge selbstverständliche Bestandteile der eigenen professionellen Identität darstellen. Das Unterstützungsangebot als primär- wie sekundärpräventive Maßnahme der Fakultät wird von einem Teil der Studierenden anerkennend wahrgenommen (formuliert bspw. in Evaluationen sowie gegenüber den studentischen wie klinischen Mentor*innen in Mentoring Gruppen), muss allerdings – wie in den Kliniken – in der Etablierungsphase kontinuierlich beworben werden, um als niederschwellige Unterstützungsoption weiter bekannt zu werden und zu bleiben. Ein wissenschaftlicher Wirksamkeitsnachweis ist in aktueller Planung, steht zu diesem Zeitpunkt indes noch aus.
Schlüsselwörter
Peer Support, Selbstsorge, kollegiale Fürsorge, Medizinstudium, Medizinstudierende, professionelle Identität, medizinische Identität, mentale Gesundheit
1. Einleitung
Erhöhte Prävalenzen für mangelndes Wohlbefinden sowie Burnout und Depressivität bei Ärzt*innen wurden in internationalen Überblicksarbeiten wiederholt beschrieben [1], [2], [3]. Diese Problematik ist eng mit der professionellen Identität von Mediziner*innen verknüpft, die durch Arbeiten jenseits der individuellen Belastungsgrenzen sowie dem Erleben von krisenhaften Ereignissen mit geprägt wird [4]. Solche Erfahrungen gehören zum ärztlichen Arbeitsalltag, müssen aber verarbeitet werden, um negative Konsequenzen für die eigene psychische Gesundheit sowie Patientensicherheit und die Qualität der Gesundheitsversorgung zu reduzieren [5].
Ein institutionell verankerter kollegialer Peer Support kann ein erster Schritt sein, um Mediziner*innen nach belastenden Zwischenfällen zu stabilisieren und zu entlasten [6]. In den USA wurden bereits Hilfsprogramme für Second Victims – medizinisches Personal kann durch traumatische Ereignisse im Arbeitskontext selbst zu Betroffenen werden [7] – etabliert sowie evaluiert. Als Beispiele können hier das Rise-Programm der Johns Hopkins Universität [8] oder das forYou-Programm an der Universität Missouri [9] genannt werden. In Deutschland ist der Verein PSU Akut e.V. bei der Einführung von PSU-Peer-Netzwerken in Kliniken [6] sowie einer Fach- und Koordinierungsstelle mit telefonischer Helpline [10] führend.
Studien deuten darauf hin, dass Medizinstudierende bereits vor und während des Studiums ungünstige Strategien im Umgang mit psychosozialen Belastungen entwickeln können [11], [12]. Diese Belastungen können neben studiumsbedingten Faktoren wie einem hohen Workload oder anspruchsvollen Prüfungsformaten auch durch soziale Konflikte, Patientenkrisen, Todesfälle, Diskriminierungserfahrungen, Sexismus sowie finanzielle Probleme und Mehrfachbelastungen entstehen. Dies kann nicht nur zu Überlastung führen, sondern auch einen gesundheitlich bedenklichen Habitus fördern – etwa übermäßige Leistungsbereitschaft oder das Ignorieren eigener Grenzen, wie es unter anderem durch ärztliche Rollenmodelle vorgelebt wird [13]. Langfristig können diese Bewältigungsstrategien nicht nur das eigene Wohlbefinden und die Zufriedenheit beeinflussen, sondern auch den Umgang mit Patient*innen [14] oder die Versorgungsqualität insgesamt beeinträchtigen [15]. Solche eigenen oder beobachteten Verhaltensmuster können über bewusste wie unbewusste Prozesse die professionelle Identität angehender Ärzt*innen mit beeinflussen [16] und werden vor allem in den Lehrveranstaltungen des longitudinalen Augsburger Maturitas Curriculums zur Förderung der Professionellen Identitätsentwicklung in allen Semestern auch diesbezüglich reflektiert [https://www.uni-augsburg.de/de/fakultaet/med/profs/medizindidaktik/maturitas/]. Im Projekt Peer Support in Medical Education werden studentische Peers ausgebildet, welche als Erstkontakt bei übermäßigem Belastungserleben von Medizinstudierenden zur Verfügung stehen. Gerade in dieser ersten Phase der beruflichen Sozialisation kann die Erfahrung von kollegialer Unterstützung ein Umdenken im Umgang mit und Offenlegen von übermäßigen Belastungen, schwerwiegenden Ereignissen oder auch eigenen Erkrankungen – im besten Fall auch für den klinischen Kontext – darstellen.
Medizinstudierende bringen aktuell vermehrt ein Bewusstsein für die Relevanz mentaler Gesundheit mit [17] und es wirkt, als könnten sie bereit sein, etwaige Probleme offen zu kommunizieren und Unterstützung zuzulassen oder anzufordern. Dies kann als eine gute Voraussetzung interpretiert werden, um bisherige Verhaltensmuster mit den beschriebenen Auswirkungen zu reflektieren und Veränderungen einzuleiten [18]. Nach Cruess et al. [19] darf bei der Entwicklung der professionellen Identität der Kern der bereits erworbenen persönlichen Identität nicht durch Normen der Gemeinschaft unterdrückt werden und die Fakultäten müssen Verständnis und Unterstützung für konkurrierende Diskurse aufbringen [19].
Um diesen Herausforderungen zu begegnen, wurden international Programme zur Förderung der mentalen Gesundheit von Medizinstudierenden entwickelt, wie z.B. Achtsamkeitstrainings und Peer-to-Peer-Unterstützungsprogramme [16], [20], [21]. Diese Programme zielen darauf ab, sowohl die eigene Gesundheit nicht aus dem Blick zu verlieren als auch im klinischen Setting die Patientensicherheit zu schützen [22]. Sie zeigen aber bisher keine Verknüpfung mit dem Konzept der professionellen Identitätsentwicklung an medizinischen Fakultäten auf, sondern zielen vorrangig – im Sinne einer Verhaltensprävention – auf das Erlernen individueller Stressbewältigungskompetenz, Steigerung des Wohlbefindens sowie den Abbau von Stigmata rund um die Belastungen im Medizinstudium, der Offenlegung psychischer Belastungen oder auch dem Annehmen professioneller Hilfe [23].
Im Modellstudiengang Humanmedizin Augsburg knüpfen wir mit dem Projekt Peer Support in Medical Education an die bestehenden Programme an. Die Wichtigkeit von primärpräventiven Maßnahmen (bspw. über die Vermittlung von Bewältigungswissen/Psychoedukation), Selbst- und kollegialer Fürsorge sowie die Ermutigung, sich als sekundärpräventive Maßnahme, frühzeitig Unterstützung im Krisenfall zu suchen [24], sehen wir dabei als Teil einer sich entwickelnden professionellen Identität der angehenden Ärzt*innen. Im Folgenden stellen wir das Projekt Peer Support in Medical Education als eine Form der Verhältnisprävention an medizinischen Fakultäten sowie die bisherige Nutzung durch Studierende vor. Ungeachtet dessen steht eine grundlegende, systemrelevante Verhältnisprävention weiterhin aus, auch wenn Modellstudiengänge, wie bspw. in Augsburg, versuchen, übermäßige Belastungen zu reduzieren.
2. Projektbeschreibung Peer Support in Medical Education
2.1. Klinischer, kollegialer Peer Support als Ausgangsbasis
Die Konzeption des Pilotprojekts Peer Support in Medical Education erfolgte in Zusammenarbeit mit PSU-Akut e.V.. PSU-Akut e.V. ist eine gemeinnützige Organisation, die sich auf die psychosoziale Unterstützung von Pflegekräften, Ärzt*innen, medizinischen Fachangestellten und anderen im Gesundheitswesen tätigen Personen spezialisiert hat. PSU-Akut e.V. stellt die Implementierung von kollegialen Peer Support-Teams für das Gesundheitspersonal in den Fokus, die im Ereignisfall kurzfristig Gespräche zur Stabilisierung und Entlastung anbieten. In zahlreichen Kliniken unterschiedlicher Versorgungsstufen sowie Universitätsklinika konnten unter Mitwirkung von PSU-Akut e.V. bereits Peer Support-Strukturen erfolgreich etabliert werden [25]. Seit 2020 wurde das PSU Peer-Netzwerk auch am Universitätsklinikum Augsburg implementiert, kontinuierlich weiter ausgebaut [10] und ist seit Oktober 2024 durch die Klinikleitung auf Dauer gestellt. Die durch PSU-Akut e.V. geschulten kollegialen Unterstützer*innen (Peers) vermitteln betroffene Personen bei Bedarf auch an geeignete Fach- und Beratungsstellen. PSU-Akut e.V. wird u.a. durch das Bayerische Staatsministerium für Gesundheit und Pflege (StMGP) gefördert und von der Bayerischen Landesärztekammer (BLÄK) finanziell unterstützt.
2.2. Peer Support in Medical Education
Gefördert durch die Volkswagenstiftung (Fördernummer 98539) wurde 2022 an der medizinischen Fakultät Augsburg das Konzept des Peer Supports in Kooperation mit PSU-Akut e.V. modifiziert und im Sinne einer primär- wie sekundärpräventiven Maßnahme auf außergewöhnliche Belastungen speziell im Medizinstudium übertragen [11]. Mit dem Projekt sollen schon in einem frühen Stadium der professionellen Identitätsentwicklung die Studierenden primärpräventiv unterstützt werden, ein Bewusstsein für die eigene Gesundheit als Voraussetzung für die spätere Berufsausübung zu entwickeln, eigene Verausgabungstendenzen zu reflektieren und die Resilienz zu stärken. Entsprechende Ausbildungsziele haben in den letzten Jahren zunehmende Bedeutung erlangt und wurden auch im Nationale Kompetenzbasierte Lernzielkatalog Medizin (NKLM) verankert. Lernziele sind u.a. das Erkennen von Zeichen physischer und psychischer Belastung bei sich und anderen, das Wahrnehmen eigener Grenzen der Belastbarkeit und die Anwendung individueller Strategien zur Bewältigung und Reduktion von Belastungen sowie die Akzeptanz und Annahme professioneller Hilfsangebote [https://nklm.de/zend/menu] als sekundärpräventives Angebot Die Existenz und Nutzung niederschwelliger, schnell verfügbarer Unterstützungsangebote durch ausgebildete Peers – die zugleich als Vermittler zu professionellen Hilfsangeboten wie der Augsburger Clearing-Sprechstunde für Medizinstudierende dienen – kann einen ersten Schritt hin zu einer Kultur des gesteigerten Selbst- und kollegialen Fürsorgebewusstseins im Studium und später in der klinischen Praxis darstellen. Schwerpunkte des (studentischen) Peer Supports stellen eine spezielle Form der sozialen Unterstützung dar, mit eindeutiger Grundhaltung (Akzeptanz, Wertschätzung und Mitgefühl), aktivem Zuhören inklusive der Vermittlung von Sicherheit, aber auch Informationen über typische Erlebnisprozesse (Psychoedukation), Bewältigungsstrategien und weiterführende Betreuungsangebote [26].
2.2.1. Ausbildung der studentischen Peers
Seit 2022 wurden im Rahmen eines dreitägigen Seminars (insg. 24 Stunden) im jeweiligen Sommersemester 17 Augsburger Medizinstudierende (Peers) sowie 8 Studierende der TU München von der Erstautorin (Trainerin mit Abschluss Soziologie, Psychologie, Pädagogik, Physiotherapeutin, PSU Trainerin, sowie langjährige Erfahrung im psychosozialen Bereich), mit stundenweiser Ergänzung durch einen Fachexperten von PSU-Akut e.V., ausgebildet und fachlich begleitet. Die ersten beiden Ausbildungstage (jeweils 7 Stunden) liegen direkt hintereinander, bis zum dritten Seminartag wird eine Aufgabe zum Thema selbständig bearbeitet. Der dritte Tag erfolgt im Abstand von etwa 3-4 Wochen am Wochenende. Die Studierenden werden – in ihrer Funktion als Peer – im weiteren Verlauf und bei Bedarf – zusätzlich professionell von dem leitenden Psychologen der Klinik für Psychiatrie und Psychotherapie der Universität Augsburg supervidiert. Als wichtige Weitervermittlungsinstanz sowie Rückfallebene für die studentischen Peers steht die psychiatrisch-psychotherapeutische Clearing-Sprechstunde des Lehrstuhls für Psychiatrie und Psychotherapie der Universität Augsburg zur Verfügung. Ebenso wie die telefonische Helpline von PSU-Akut e.V..
Die Peer-Ausbildung beinhaltet wissenschaftliche Grundlagen zu Stress, Belastungsreaktionen und Auswirkungen sowie Bewältigung (sekundär-)traumatischer Erfahrungen. Den Schwerpunkt bildet das praktische und reflektierte Üben der Schlüsselkompetenzen von strukturierter Peer-Kommunikation entlang des PSU-Konzeptes, Umgang mit eigenen Grenzen und stressverstärkenden Gedanken, Hintergrundwissen zu Stress, Traumata, sowie Bewältigungsstrategien. Aber auch verschiedene Gesprächsformen und -abläufe nach diversen Belastungserlebnissen, sowie schnell wirksame Strategien zum Stressabbau. Die Ausbildung zum Peer greift etwa zu einem Drittel exemplarische Fallbeispiele schwerwiegender Situationen in der Klinik und zwei Drittel krisenhafte Situationen während des Studiums auf. Krisen im Studium werden meist als studiumsbezogene Herausforderungen wahrgenommen, die häufig mit privaten Problemen einhergehen und zu intensiven Belastungen sowie zu einer verminderten kognitiven Leistungsfähigkeit führen können, bis hin zur Empfindung von Handlungsunfähigkeit.
Gespräche finden auf formaler Ebene (Anmeldung per mail oder Telefon) sowie informell (persönliche Ansprache durch den Peer oder die Studierenden) statt. In beiden Varianten ist eine eindeutige und bewusste Rollenübernahme sowie die Einhaltung der Grenzen eines Erstkontaktes essenziell. Im Gegensatz zu Gesprächen mit Familie oder Freunden haben Peer-Gespräche einen klar strukturierten Ablauf, der von belastenden Erlebnissen der Vergangenheit über die aktuelle Situation als Schwerpunkt bis hin zu einer zukunftsorientierten Lösung führt, bei der die Wiedererlangung von Stabilität und Handlungsfähigkeit im Vordergrund steht. Im Fall von fraglichen pathologischen Symptomen bei den Ratsuchenden werden die Peers geschult, ihre Grenzen zu wahren und in diesem Fall die Studierenden an professionelle Stellen, bspw. der Augsburger Clearing Sprechstunde, weiterzuleiten. Die Möglichkeit der schnellen Weitervermittlung ist im Zusammenhang mit kollegialer Unterstützung bei schwerwiegenden Ereignissen und Krisen essenziell.
Aktuell wird das studentische Peer-Programm für die Übergangsphase in das PJ am Universitätsklinikum Augsburg weiterentwickelt. Dafür werden Tandems studentischer und ärztlicher Peers gebildet. Ziel ist eine kollegiale Unterstützungsstruktur für den Übergang vom Studium in den Beruf.
2.2.2. Angliederung des Peer Supports an das Curriculum zur Professionellen Identitätsentwicklung
Ab Beginn ihres Studiums werden die Medizinstudierenden im Modellstudiengang Augsburg für die Wichtigkeit der reflektierten Entwicklung einer professionellen Identität sensibilisiert. Der Peer Support in Medical Education ergänzt dabei
- … das longitudinale Curriculum Maturitas mit Lehrveranstaltungen zu Themen wie bspw. die Reflexion über persönliche Erfahrungen im Studium, Selbstwahrnehmung und die Entwicklung der eigenen Identität und ärztlichen Rolle sowie der konstruktive Umgang mit Herausforderungen.
- …das Maturitas-Mentoring Programm durch zunächst höhersemestrige Studierende und ab dem 5. Semester erfahrende Ärzt*innen als Mentor*innen.
Beide Angebote bieten Raum und Rahmen für die reflektierte Auseinandersetzung der eigenen Entwicklung mit Hilfe von Rollenvorbildern. Der Peer Support wurde als dritte Säule des Angebotes zur professionellen Identitätsentwicklung implementiert, mit dem Ziel einer „Kulturveränderung“ im Umgang mit Herausforderungen und schwerwiegenden Belastungen in Studium und Klinik. Selbst- und kollegiale Fürsorge können einen niederschwelligen Weg zur Akzeptanz professioneller Hilfsangebote eröffnen – ohne das professionelle, resiliente Selbstbild vermeintlich unverletzlicher Ärzt*innen zu beschädigen. Vielmehr ergänzt sie dieses um eine weitere Dimension der Selbstverantwortung: die Fähigkeit, eigenen Hilfebedarf zu erkennen und Unterstützung anzunehmen.
Mit dem Peer Support werden die Studierenden ab der sogenannten „Ersti-Woche“, einer von der Fachschaft organisierten Einführungswoche für Erstsemester-Studierende, an die Möglichkeit und Nutzung des Peer Supports herangeführt, in den Maturitas Lehrveranstaltungen sowie dem Mentoring immer wieder auf diese Unterstützungsmöglichkeit hingewiesen.
2.2.3. Kommunikation des Projektes
In den zwei Jahren seit Implementierung des Peer Supports wurden erhebliche Anstrengungen unternommen, um das Projekt unter den Studierenden bekannt zu machen. Zunächst wird in der Maturitas Einführungsvorlesung auf das Projekt hingewiesen und erklärt. Plakate mit eigens erstelltem Key Visual wurden an mehreren Orten der Fakultät angebracht und eine eigene Website mit Informationen und Fotos der ersten Peers erstellt. Alle Mentor*innen sowie Dozierende mit anschlussfähigen Themen wurden über das Projekt informiert.
Seit dem zweiten Projektjahr erhalten die neuen Studierenden zudem diverse Merchandising Produkte mit einem zur Website verweisenden QR-Code. Die ausgebildeten Peers erhielten zur besseren Sichtbarkeit im Studienbetrieb ein eigenes Peer Support T-Shirt. Vor den Semesterprüfungen gibt es für die Erst-Semester kleine, an Seminare angedockte, Veranstaltungen mit Tipps zur Stressbewältigung und dem Hinweis auf die Möglichkeit dieses kollegialen, nicht-klinischen Unterstützungsangebots sowie eine „Sprechstunde“ der Peers während der Prüfungszeit.
Zum beginnenden dritten Jahr wurden eigene Flyer mit Kugelschreibern (mit QR-Code) sowie neue, attraktive Merchandising Produkten verteilt. Zudem findet ein Peer Support Instagram Account [https://www.instagram.com/peersupport_med_uniaux/] guten Zuspruch. Dieser soll die Sichtbarkeit weiter erhöhen sowie zielgruppenangepasste Informationen wie z.B. Tipps, Strategien oder Aufklärung über die Folgen verdrängter Überbelastung verbreiten. Auch ein Erstkontakt wird über die Plattform angeboten.
In dieser gezielten und wiederholten Bewerbung des Peers Support in Medical Education werden die Studierenden darüber in Kenntnis gesetzt, dass ausgebildete, studentische Peers als niederschwellige Gesprächspartner*innen bei psychischen Belastungen im Studium zur Verfügung stehen. Diese können sowohl bei persönlichen Problemlagen als auch bei studiums- und klinikbedingten Belastungserfahrungen kontaktiert werden. Die Peers vermitteln als ausgebildete „Lotsen“ auch an weiterführende Unterstützungsangebote. Durch die niederschwellige, kollegiale Unterstützung von studentischen Peers soll Stress abgebaut, die Handlungsfähigkeit wieder hergestellt und Zugang zu vorhandenen individuellen und/oder neuen Bewältigungsressourcen gewonnen werden. Wichtig ist dabei die Erkenntnis, dass die meisten Belastungsreaktionen eine angemessene Reaktion auf ein nicht normales Ereignis darstellen und eine angemessene Selbstsorge, im klinischen Setting als Mitarbeitersicherheit bezeichnet, einen positiven Effekt auf Patientensicherheit darstellt [22].
3. Bisherige Nutzung des Peer Supports
Die Gespräche finden strukturiert unter Einhaltung von definierten Qualitätsstandards (Leitlinien zur Psychosozialen Notfallversorgung – PSNV [27]) sowie unter Einhaltung der Schweigepflicht in einem geschützten Rahmen statt. Dabei hat die individuell wahrgenommene Schwere der Ereignisse einen jeweils angepassten Gesprächsablauf (Konzept PSU-Akut e.V.) zur Folge. Die Peers sind geschult, sich in die Belastungssituation mitfühlend hineinversetzen, aktiv zuzuhören, ohne jedoch Stressreaktionen zu pathologisieren, bzw. auch darin ausgebildet, zu erkennen, wann die zu betreuende Person an professionelle Strukturen der Regelversorgung weitergeleitet werden sollte. Im Bedarfsfall haben psychisch belastete oder erkrankte Studierende jederzeit die Möglichkeit, die an der Medizinischen Fakultät implementierte und vom Lehrstuhl für Psychiatrie und Psychotherapie angebotene Clearing-Sprechstunde zu kontaktieren – auch, wenn gewünscht, gemeinsam mit dem Peer. Bisher wurden 31 formelle (mit Anmeldung durch die Ratsuchenden) Gespräche geführt sowie 11 informelle Ad hoc Gespräche (informelle, persönliche Ansprache von beiden Seiten möglich). Ratsuchende waren fast ausschließlich Frauen, bei einem Anteil weiblicher Studierender zwischen 59 und 67 Prozent. An Fachstellen wurden 17 Studierende weiter verwiesen.
Die Gesprächsanlässe sind vielfältig, den Schwerpunkt bilden aktuell:
- Überforderung in Kombination mit individuellen Lebensumständen, speziell Mehrfachbelastungen mit ausgeprägter Erschöpfung
- Prokrastination
- Depressive Symptomatik und/oder Anzeichen von Burnout
- Private Trennungen
- Ängste, speziell Prüfungsängste
- Einsamkeit, auch sozialer Rückzug bspw. durch hohes Lernengagement
- Aus den beschriebenen Belastungserfahrungen resultierende Auswirkungen wie wachsenden Lernrückstände, Lernblockaden, Motivationsverlust oder das Nicht-Bestehen von Prüfungen.
Gesprächsanfragen kommen regelmäßig, aber noch zögerlich, allerdings bereits in den ersten Wochen des Studiums. In den meisten Fällen reichte ein Gespräch aus, um wieder Sicherheit zu erlangen und in eine selbstwirksame Handlungsfähigkeit zurückzufinden. Die Option eines Zweitgesprächs wurde in den meisten Fällen nicht sofort wahrgenommen, sondern nach Aussage der Studierenden als „Rück-Versicherung“ bei einer eventuellen Verschlechterung des psychischen Befindens aufgeschoben. Die Gesprächsdauer variierte zwischen 20 und 90 Minuten. Der Kontakt zu den Peers kommt über eine eigene Mail-Adresse, Telefon oder persönliche Ansprache zustande. Eine erste Rückmeldung erfolgt innerhalb von 24 Stunden, ein Gespräch wird innerhalb von 48 Stunden nach Kontaktaufnahme angeboten (siehe Tabelle 1 [Tab. 1] und Tabelle 2 [Tab. 2]).
Tabelle 1: Dokumentation seit Oktober 2022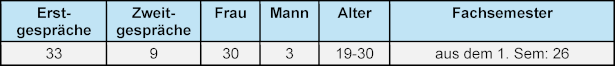
Verunsicherung bestand zu Beginn des Projektes hinsichtlich der Schweigepflicht der Peers, da sich an der noch jungen Fakultät die meisten Studierenden untereinander kannten. Außerdem wurde bspw. gegenüber ärztlichen Mentorinnen geäußert, dass eine wahrgenommene Belastung für die Kontaktaufnahme mit dem Peer-Ansatz zu gering sei, man sich aber bei schwerwiegenderen Problemen Unterstützung holen wolle. Manche Studierende gaben an, auch als übermäßig empfundene Belastungen zu lange ausgehalten zu haben – wie es vergleichbar für Ärzt*innen im klinischen Einsatz beschrieben ist [28], [29].
Von den 17 ausgebildeten Augsburger Peers stehen aktuell (März 2025) acht Peers für Gespräche zur Verfügung. Einige Peers haben bereits die Augsburger Fakultät für das PJ verlassen. Jenseits des ehrenamtlichen Gesprächsangebots sind zwei ausgebildete Peers auch für den im Herbst etablierten Instagram-Auftritt [https://www.instagram.com/peersupport_med_uniaux/] zuständig. Das dreitägige Seminar ist verpflichtend für die Tätigkeit als Peer, nicht jede*r Teilnehmer*in übernimmt anschließend aber eine aktive Peer-Rolle. Die acht aktiven Peers fühlen sich – auf Nachfrage – auf ihre Rolle durch die Ausbildung gut vorbereitet, regelmäßige Refresher zur Sicherstellung der Kompetenz wurden gewünscht und finden regelmäßig statt. Supervision wird einmal im Semester angeboten und zusätzlich bei Bedarf, was bisher nicht erforderlich war. Bisher kam es zu keinen problematischen Gesprächsverläufen oder zu einer Überforderung der Peers. Als Rückfallebene haben die Peers verschiedene Optionen. Zum einen die Clearingstelle der Universität, zum anderen die Helpline von PSU-Akut e.V., die eine sofortige fachliche Beratung und Unterstützung in Akutsituationen garantiert.
Im Sinne der Dissemination des Peer Support in Medical Education, wurden im Sommersemester 2024 erstmalig auch Studierende der TU München mit ausgebildet. Der Peer Support in Medical Education soll ab dem Sommersemester 2025 an der TU München ebenfalls zur Anwendung kommen, sobald grundlegende Strukturen für die Etablierung und Absicherung der Peers geschaffen sind. Weitere medizinische Fakultäten haben ebenfalls Interesse bekundet.
4. Diskussion
Ein institutionalisiertes, kollegiales Unterstützungssystem wie der Peer Support in Medical Education, adressiert die Stärkung der Selbst- und kollegialen Fürsorge als Bestandteil der professionellen ärztlichen Identität.
Eine Sensibilisierung dafür wird entlang NKLM [https://nklm.de/zend/menu] und Genfer Gelöbnis [30] bereits für die medizinische Ausbildung gefordert. Das Erkennen von eigenen Belastungszeichen sowie die Anwendung geeigneter Bewältigungsstrategien werden als Lernziele definiert ([https://nklm.de/zend/menu], s. Kap VIII.6-03). Das vorliegende Projekt bietet einen Ansatz, indem es die Ausbildung und Sensibilisierung für die Nutzung von psychosoziale Unterstützungsstrukturen bereits während des Medizinstudiums schafft [15]. Die Bedeutung von Selbst- und kollegialer Fürsorge für die eigene professionelle Identität soll thematisiert und durch ein konkretes Angebot erfahrbar gemacht werden. Daran anknüpfend besteht das Angebot einer kontinuierlichen Auseinandersetzung – auch im Sinne einer Reflexion über die Annahme oder Nicht-Annahme des Angebots – in den Maturitas-Lehrveranstaltungen sowie im Maturitas-Mentoring.
Ein wichtiger Aspekt dieses Projekts ist die Einführung eines niederschwelligen Zugangs zu Peer-Unterstützung, der es den Studierenden ermöglicht, frühzeitig Hilfe in Anspruch zu nehmen, bevor sich belastende Erfahrungen zu ernsteren psychischen Problemen entwickeln. Die erste Auswertung der bisherigen Nutzung des Peer Support in Medical Education zeigt, dass das Angebot grundsätzlich für verschiedene Beratungsanlässe angenommen wird. Daten zur Entwicklung der mentalen Gesundheit der Medizinstudierenden im Studienverlauf legen nahe, dass die Nachfrage nach Peer-Unterstützung bisher noch geringer ist als der mögliche Bedarf [31]. Ein Großteil der bisherigen Anfragen an den Peer Support stammen von Studierenden aus dem ersten Semester, was auf Herausforderungen in der Transition in das Studium hinweisen könnte [11]. Gerade auch in den Mentoringgruppen werden Anpassungsprobleme bspw. durch Überforderung (von eigenem Haushalt, Verlust des vertrauten Umfelds mit Familie, Freunden und Hobbies, bisherigen Strukturen und der neuen Lebenswelt Universität, bzw. Medizinstudium) in Kombination mit ungewohnten Lernmengen sowie Prüfungsformaten, auch im Hinblick auf die neue Rolle, thematisiert.
Mögliche Hemmungen können Bedenken bezüglich der Vertraulichkeit von Kommiliton*innen oder eine möglicherweise gering eingeschätzte Relevanz der empfundenen Belastung sein. Dieses Zögern im Aufsuchen von Hilfe – teilweise bis Belastungsreaktionen nicht mehr alltagskompatibel sind – könnte Verhaltensmustern ähneln wie sie auch für Ärzt*innen beschrieben sind [32] und Studierenden somit vorgelebt, aber auch teilweise bewusst wie unbewusst, erwartet werden [12]. Diese Parallelen verdeutlichen die Notwendigkeit, in der Ausbildung von Medizinstudierenden eine Kultur der Selbst- und kollegialen Fürsorge, gepaart mit Offenheit und Akzeptanz für professionelle Hilfeangebote, zu fördern. Andererseits scheint allein das Vorhandensein eines solchen Unterstützungsangebots mit Thematisierung der Bedeutsamkeit von Selbstfürsorge einen primärpräventiven Effekt darzustellen – so die informellen Aussagen einiger Studierender.
Einem Abbau dieser möglichen Hemmungen wird in der Weiterentwicklung des Peer Support in Medical Education durch studentische Veranstaltungen, dem Instagram Account [https://www.instagram.com/peersupport_med_uniaux/], einem neuen Podcast [https://open.spotify.com/show/45YHcT3gwWdJksO1pZEtNg] sowie in den anderen Bausteinen des Maturitas Programms begegnet durch:
- Thematisierung der Relevanz eigener Gesundheit – nicht nur die Reflexion über emotional sensible Kommunikationsformen mit Patient*innen [33] als Voraussetzung für eine professionelle Berufsausübung.
- verstärkte Sensibilisierung für den Umgang mit Belastungen – ohne das Studium an sich und/oder den späteren Beruf in Frage zu stellen oder die Freude an der Tätigkeit zu minimieren.
- Fortsetzung einer zielgruppengerechten Kommunikationsstrategie.
- standortübergreifende Ausbildung und Konsultationsmöglichkeit studentischer Peers
Das Peer Support-Angebot bewegt sich im Spannungsfeld zwischen der für die klinische ärztliche Tätigkeit geforderten Erweiterung individueller Belastungsgrenzen und der gleichzeitigen Wahrung der für die eigene Gesundheit notwendigen Grenzen. Eine noch offene Frage betrifft die bislang kaum genutzte Gesprächsnachfrage nach schwerwiegenden Ereignissen im klinischen Einsatz, z. B. während der Famulatur, Praktika, etc. Obwohl sie in informellen Gesprächen mit Dozent*innen, Mentor*innen oder der Fachschaft thematisiert wird, bleibt ihr tatsächlicher Umfang unklar.
Trotz der positiven Ansätze des Projekts muss die Frage der längerfristigen Wirksamkeit und Akzeptanz noch offenbleiben. Eine systematische, evidenzbasierte Untersuchung der Auswirkungen des Peer Support-Programms auf die psychische Gesundheit sowie die Entwicklung der professionellen Identität von Medizinstudierenden, die sich Unterstützung suchen, ist in Planung.
Für ausgebildete Peers wird in der Literatur ein positiver Effekt auf das eigene Mitgefühl und eine gesteigerte Selbstwirksamkeit beschrieben [23]. Eine qualitative Langzeitstudie zu den Auswirkungen der Peer-Ausbildung und insbesondere der Peer-Tätigkeit auf die eigene professionelle Identität ist aktuell in Vorbereitung. Die Antwort auf die Frage, ob es im frühen Stadium der professionellen Identitätsentwicklung – während des Studiums – möglich ist, das weit verbreitete Bild von gesunden, immer einsatzfähigen und unverletzbaren Ärzt*innen durch präventive Maßnahmen wie Peer Support einer reflektierten Korrektur zu unterziehen, muss an dieser Stelle jedoch unbeantwortet bleiben.
5. Schlussfolgerung
Der Peer Support in Medical Education ermöglicht es, psychosoziale Unterstützung in die medizinische Ausbildung zu integrieren und die Entwicklung einer gesunden professionellen Identität zu fördern. Dieses kollegiale Unterstützungsangebot soll und kann keine klinischen Hilfsangebote ersetzen, sondern als Schnittstelle dienen und eine unterstützende Lernatmosphäre schaffen. Die bisherigen Erkenntnisse unterstreichen die Bedeutung solcher Angebote, zeigen jedoch auch die Herausforderungen bei deren Akzeptanz und Nutzung auf – insbesondere im Spannungsfeld unbewusst vermittelter Rollenbilder im Hidden Curriculum. Für ein Pilotprojekt in kontinuierlicher Entwicklung und Anpassung ist bisher noch keine Beurteilung der langfristigen Effekte auf die ratsuchenden Studierenden wie auch die Peers selbst zu treffen, wohl aber Einblicke, erste Erkenntnisse und Ideen zu erkenntnisleitenden Forschungsvorhaben.
Anmerkungen
ORCIDs der Autor*innen
- Iris Warnken: [0009-0000-8497-2541]
- Ann-Kathrin Schindler: [0000-0002-2293-2357]
- Dominik Hinzmann: [0000-0001-5943-352X]
- Thomas Rotthoff: [0000-0002-5171-5941]
Förderung
Das Projekt wurde durch die Volkswagenstiftung, Fördernummer 98539, gefördert.
Interessenkonflikt
Die Autor*innen erklären, dass sie keinen Interessenkonflikt im Zusammenhang mit diesem Artikel haben.
Literatur
[1] Mata DA, Ramos MA, Bansal N, Khan R, Guille C, Di Angelantonio E, Sen S. Prevalence of Depression and Depressive Symptoms Among Resident Physicians: A Systematic Review and Meta-analysis. JAMA. 2015;314(22):2373-2383. DOI: 10.1001/jama.2015.15845[2] Hall LH, Johnson J, Watt I, Tsipa A, O’Connor DB. Healthcare Staff Wellbeing, Burnout, and Patient Safety: A Systematic Review. PLoS One. 2016;11(7):e0159015. DOI: 10.1371/journal.pone.0159015.
[3] Dyrbye LN, West CP, Satele D, Boone S, Tan L, Sloan J, Shanafelt TD. Burnout among U.S. medical students, residents, and early career physicians relative to the general U.S. population. Acad Med. 2014;89(3):443-451. DOI: 10.1097/ACM.0000000000000134.
[4] Puthran R, Zhang MW, Tam WW, Ho RC. Prevalence of depression amongst medical students: a meta-analysis. Med Educ. 2016;50(4):456-468. DOI: 10.1111/medu.12962
[5] Hinzmann D, Schießl A, Kreitlow J, Igl A, Koll-Krüsmann M, Heiniger S. „Let‘s talk about … us“. Die Situation an deutschen Klinken mit Blick aus der Anästhesiologie und Intensivmedizin vor der Covid-19 Pandemie.: BDA-Befragung zur psychosozialen Unterstützung in der Akutmedizin im Herbst 2019. Anästh Intensivmed. 2021;62:92-100. DOI: 10.19224/ai2021.092
[6] Hinzmann D, Schießl A, Koll-Krüsmann M, Schneider G, Kreitlow J. Peer-Support in der Akutmedizin. Anästh Intensivmed. 2019;60:95-101. DOI: 10.19224/ai2019.095
[7] Strametz R, Raspe M, Ettl B, Huf W, Pitz A. Handlungsempfehlung: Stärkung der Resilienz von Behandelnden und Umgang mit Second Victims im Rahmen der COVID-19-Pandemie zur Sicherung der Leistungsfähigkeit des Gesundheitswesens [Recommended actions: Reinforcing clinicians' resilience and supporting second victims during the COVID-19 pandemic to maintain capacity in the healthcare system]. Zentralbl Arbeitsmed Arbeitsschutz Ergon. 2020;70(6):264-268. DOI: 10.1007/s40664-020-00405-7.
[8] Edrees H, Connors C, Paine L, Norvell M, Taylor H, Wu AW. Implementing the RISE second victim support programme at the Johns Hopkins Hospital: a case study. BMJ Open. 2016;6(9):e011708. DOI: 10.1136/bmjopen-2016-011708
[9] Scott SD, Hirschinger LE, Cox KR, McCoig M, Hahn-Cover K, Epperly KM, Phillips EC, Hall LW. Caring for our own: Deploying a Systemwide Second Victim Rapid Response Team. Jt Comm J Qual Patient Saf. 2010;36(5):233-240. DOI: 10.1016/s1553-7250(10)36038-7
[10] Schießl A. Fach- und Koordinierungsstelle PSU Bayern: Erfahrungen mit kollegialer psychosozialer Unterstützung im bayerischen Gesundheitswesen. Bayer Ärztebl. 2024;3:72-75.
[11] Warnken I, Polujanski S, Rotthoff T, Schindler AK. Stress experience and coping strategies in medical studies – insights and a discussion of preventive measures. GMS J Med Educ. 2025;42(1):Doc6. DOI: 10.3205/zma001730
[12] Eley DS, Slavin SJ. Medical student mental health - the intransigent global dilemma: Contributors and potential solutions. Med Teach. 2024;46(2):156-161. DOI: 10.1080/0142159X.2023.2279909
[13] Schmidt KW. Der Umgang mit belastenden Ereignissen als organisationsethische Herausforderung am Beispiel „Behandlungsfehler“ [Handling critical incidents as organizational-ethical challenges using the example of "medical errors"]. Ethik Med. 2021;33(2):233-242. DOI: 10.1007/s00481-020-00596-w
[14] Ludwig AB, Burton W, Weingarten J, Milan F, Myers DC, Kligler B. Depression and stress amongst undergraduate medical students. BMC Med Educ. 2015;15:141. DOI: 10.1186/s12909-015-0425-z
[15] Williams ES, Lawrence ER, Sydow Campbell K, Spiehler S. The effect of emotional exhaustion and depersonalization on physician–patient communication: A theoretical model, implications, and directions for future research. In: Savage GT, Fottler MD, Savage GT, editors. Biennial review of health care management: Meso perspectives. Bingley: Emerald; 2009. p.3-20. DOI: 10.1108/S1474-8231(2009)0000008005
[16] Hassed C, de Lisle S, Sullivan G, Pier C. Enhancing the health of medical students: outcomes of an integrated mindfulness and lifestyle program. Adv Health Sci Educ Theory Pract. 2009;14(3):387-398. DOI: 10.1007/s10459-008-9125-3
[17] Wear D, Kuczewski MG. The professionalism movement: can we pause? Am J Bioeth. 2004;4(2):1-10. DOI: 10.1162/152651604323097600.
[18] Deutsche Gesellschaft für Medizinische Psychologie; Deutsche Gesellschaft für Medizinische Sozhiologie; Justus-Liebig-Universität Giessen, editor. Bewegte Zeiten: Lebenswelten im Wandel. In: Gemeinsamer Kongress der Deutschen Gesellschaft für Medizinische Psychologie e.V. 20.-22.09.2023 Gießen. 2023. Zugänglich unter/available from: https://www.uni-giessen.de/de/fbz/fb11/institute/med_psych/bewegtezeiten/programm/programm-und-abstract-band_dgmp-dgms2023.pdf
[19] Cruess SR, Cruess RL, Steinert Y. Supporting the development of a professional identity: General principles. Med Teach. 2019;41(6):641-649. DOI: 10.1080/0142159X.2018.1536260
[20] Vajda C, Matzer F. Den Umgang mit psychosozialen Krisen im Medizinstudium und späteren Beruf erlernen. Präv Gesundheitsf. 2017;12:280-284. DOI: 10.1007/s11553-017-0619-9
[21] Feingold JH, Kaplan CA, Hart A, Waldman R, Kronman H, Brody J, Hargrove J, Hurtado A, Simon AB. We Get by With a Little Help From Our PEERS: The Practice Enhancement, Engagement, Resilience, and Support Program for Building Community and Well-Being in Medical Education. Acad Med. 2022;97(6):858-862. DOI: 10.1097/ACM.0000000000004669.
[22] Strametz R. Mitarbeitersicherheit ist Patientensicherheit: Psychosoziale Unterstützung von Behandelnden im Krankenhaus. 1. edition. Stuttgart: Kohlhammer; 2021.
[23] Abrams MP, Salzman J, Espina Rey A, Daly K. Impact of Providing Peer Support on Medical Students' Empathy, Self-Efficacy, and Mental Health Stigma. Int J Environ Res Public Health. 2022;19(9):5135. DOI: 10.3390/ijerph19095135
[24] Graves J, Flynn E, Woodward-Kron R, Hu WC. Supporting medical students to support peers: a qualitative interview study. BMC Med Educ. 2022;22(1):300. DOI: 10.1186/s12909-022-03368-w.
[25] Hinzmann D, Koll-Krüsmann M, Forster A, Schießl A, Igl A, Heininger SK. First Results of Peer Training for Medical Staff-Psychosocial Support through Peer Support in Health Care. Int J Environ Res Public Health. 2022;19(24):16897. DOI: 10.3390/ijerph192416897.
[26] Schießl A. Den Helfern helfen: Vom Pilotprojekt zur Fach- und Koordinierungsstelle für psychosoziale Unterstützung im bayerischen Gesundheitswesen. Bayer Ärztebl. 2023;3:82-84.
[27] Seys D, Panella M, Russotto S, Strametz R, Joaquín Mira J, van Wilder A, Godderis L, Vanhaecht K. In search of an international multidimensional action plan for second victim support: a narrative review. BMC Health Serv Res. 2023;23(1):816. DOI: 10.1186/s12913-023-09637-8.
[28] Deutschsprachige Gesellschaft für Psychotraumatologie; Deutsche Gesellschaft für Psychiatrie und Psychotherapie, Psychosomatik und Nervenheilkunde; Deutsche Gesellschaft für Psychologie; Deutsche Gesellschaft für Psychotherapeutische Medizin; Deutsches Kollegium für Psychosmatische Medizin, editors. Diagnostik und Behandlung von akuten Folgen psychischer Traumatisierung. AWMF-Registernummer 051-027. Zugänglich unter/available from: https://register.awmf.org/de/leitlinien/detail/051-027
[29] Bundesamt für Bevölkerungsschutz und Katastrophenhilfe. Psychosoziale Notfallversorgung: Qualitätsstandards und Leitlinien (Teil I und II). 3. Auflage. Berlin: Bundesamt für Bevölkerungsschutz und Katastrophenhilfe; 2012. Zugänglich unter/available from: https://www.bbk.bund.de/SharedDocs/Downloads/DE/Mediathek/Publikationen/PiB/PiB-07-psnv-qualitaet-stand-leitlinien-teil-1-2.html
[30] Schulz P, Schlotz W, Wolf J, Wüst S. Geschlechtsunterschiede bei stressbezogenen Variablen. J Individual Diff. 2002;23:305-326. DOI: 10.1024//0170-1789.23.3.305
[31] Mäulen B. Die Gesundheit von Ärzten: Rückblick und Ausblick. MMW Fortschr Med. 2022;164:12-17. DOI: 10.1007/s15006-021-0651-8
[32] Bundesärztekammer. Weltärztebund - Deklaration von Genf - Das ärztliche Gelöbnis. Berlin: Bundesärztekammer. Zugänglich unter/available from: https://www.bundesaerztekammer.de/fileadmin/user_upload/BAEK/Themen/Internationales/Bundesaerztekammer_Deklaration_von_Genf_04.pdf
[33] Polujanski S, Rotthoff T, Nett U, Schindler AK. First-year Medical Students' Varying Vulnerability to Developing Depressive Symptoms and Its Predictors: a Latent Profile Analysis. Acad Psychiatry. 2023;47(2):143-151. DOI: 10.1007/s40596-023-01757-x.
[34] Vasiliauskas E, Rausch J. Out of the shadows: mental health of physicians in Germany – a narrative mini-review. Int J Psychc Train. 2024;2(1). DOI: 10.55922/001c.117453
[35] Baessler F, Zafar A, Schweizer S, Ciprianidis A, Sander A, Preussler S, Honecker H, Wolf M, Bartolovic M, Wagner FL, Klein SB, Weidlich J, Ditzen B, Roesch-Ely D, Nikendei C, Schultz JH. Are we preparing future doctors to deal with emotionally challenging situations? Analysis of a medical curriculum. Patient Educ Couns. 2019;102(7):1304-1312. DOI: 10.1016/j.pec.2019.02.024