[Ein longitudinales Curriculum zur Vermittlung kommunikativer Kompetenzen in der zahnmedizinischen Ausbildung: Evaluation und Selbsteinschätzung]
Michaela Strumpski 1Anja Zimmermann 2
Daisy Rotzoll 3
Rainer Haak 1
Felix Krause 4
1 Universität Leipzig, Poliklinik für Zahnerhaltung und Parodontologie, Leipzig, Deutschland
2 Charité – Universitätsmedizin Berlin, Mitglied der Freien Universität Berlin, der Humboldt-Universität zu Berlin, Prodekanat für Studium und Lehre, Referat für Studienangelegenheiten, Prüfungsbereich, Berlin, Deutschland
3 Universität Leipzig, Medizinische Fakultät, Lernklinik Leipzig, Skills- und Simulationszentrum, Leipzig, Deutschland
4 Universitätsklinikum RWTH Aachen, Klinik für Zahnerhaltung, Parodontologie und Präventive Zahnheilkunde, Aachen, Deutschland
Zusammenfassung
Ziel: Kommunikative Kompetenzen in der Zahnmedizin sind durch longitudinal angelegte Curricula gut vermittelbar. Ziel dieser Studie war es, ein longitudinales Curriculum für die Vermittlung kommunikativer Kompetenzen in der zahnmedizinischen Ausbildung zu evaluieren und die Selbsteinschätzung der Studierenden hinsichtlich ihrer kommunikativen Fähigkeiten im Verlauf des Curriculums zu untersuchen.
Methoden: Das Curriculum wurde im dritten bis fünften Studienjahr in die zahnmedizinische Ausbildung implementiert. Die kommunikativen Kompetenzen wurden in sechs Teilen vermittelt. Dazu gehörten theoretische Einheiten zum Thema Kommunikation sowie praktische Einheiten, wie simulierte Patient*innengespräche oder Übungen zur Selbstreflexion. Der Verlauf des Curriculums wurde durch eine Evaluation begleitet. Zu vier Zeitpunkten gaben die Studierenden Feedback zu verschiedenen Aspekten des Curriculums. Darüber hinaus bewerteten sie die Entwicklung ihrer eigenen Kommunikationsfähigkeiten anhand des Berliner Global Ratings (BGR) sowie ihrer Empathie mit der Studierendenversion der Jefferson Scale of Physician Empathy (JSPE-S).
Ergebnisse: 29 Studierende nahmen an allen vier Zeitpunkten T1-T4 teil (n=18 weiblich, n=11 männlich). Die meisten Zahnmedizinstudierenden empfanden das Curriculum als hilfreich oder sehr hilfreich für das Erlernen kommunikativer Kompetenzen im Umgang mit Patient*innen. Frauen beschrieben einen signifikanten Rückgang der JSPE-S-Empathie im Laufe der Zeit sowie einen signifikanten Anstieg der nonverbalen und verbalen Ausdrucksfähigkeit, von Empathie und Kohärenz (BGR) im Laufe der Zeit (p<0,05). Bei den männlichen Studierenden wurde keine Veränderung der Kommunikationskompetenzen festgestellt.
Schlussfolgerung: Das longitudinal angelegte, praxisorientierte Kommunikationscurriculum konnte erfolgreich in die zahnmedizinische Ausbildung integriert werden. Es förderte das Selbstvertrauen der Studierenden und verbesserte die wahrgenommene Kommunikationskompetenzen der weiblichen Teilnehmerinnen. Die Ergebnisse unterstreichen den Wert der Kombination aus simulierten Patientengesprächen, videobasiertem Peer-Feedback und angeleiteter Selbstreflexion bei der Vorbereitung von Zahnmedizinstudierenden auf eine effektive patientenzentrierte Kommunikation.
Schlüsselwörter
Kommunikation, zahnmedizinische Ausbildung, longitudinales Curriculum, Evaluation
1. Einleitung
Kommunikative Fähigkeiten und der Aufbau einer vertrauensvollen Beziehung zwischen Zahnärzt*in und Patient*in stellen wesentliche Kompetenzen für Zahnärzt*innen dar [1], [2]. Professionelle Kommunikation ermöglicht eine genaue Identifizierung der Probleme der Patient*innen, erhöht die Zufriedenheit der Patient*innen, verringert Ängste und reduziert den arbeitsbedingten Stress für Zahnärzt*innen [3], [4], [5].
Es ist allgemein anerkannt, dass kommunikative Fähigkeiten gelehrt und gelernt werden können. Mehrere Studien haben untersucht, wie dieser Lerneffekt gemessen werden kann [6]. Die Bedeutung der Vermittlung von Kommunikationsfähigkeiten in der zahnmedizinischen Ausbildung wurde wiederholt herausgestellt [7], [8]. Kommunikationskurse sind in vielen Ländern fester Bestandteil der zahnmedizinischen Ausbildung [9], [10], [11], [12], [13]. Van Dalen hat beispielsweise in einer Vergleichsstudie gezeigt, dass integrierte longitudinale Curricula deutlich effektiver sind als isolierte vorklinische Kurse. In Übereinstimmung damit empfehlen mehrere Konsenserklärungen ein longitudinal integriertes Kommunikationskompetenztraining anstelle von isolierten Interventionen [14], [15], [16].
In verschiedenen Untersuchungen wurden sieben wichtige Methoden identifiziert, die sich als besonders wirksam für die Vermittlung kommunikativer Kompetenzen in der medizinischen und zahnmedizinischen Ausbildung erwiesen haben [17], [18], [19], [20]. Jede dieser Methoden trägt mit unterschiedlichem Nutzen zum Lernprozess bei:
- Kompetenzbasierter Ansatz – betont den strukturierten Erwerb und das wiederholte Üben spezifischer Techniken wie Fragen stellen, Zusammenfassen und aktives Zuhören. Studien zeigen, dass ein solches strukturiertes Training zu messbaren und nachhaltigen Verbesserungen der Kommunikationsleistung führt [17].
- Klinisch relevante Szenarien – bieten realistische und kontextbezogene Lernmöglichkeiten, die die Motivation steigern und den Transfer von Fähigkeiten in die klinische Praxis erleichtern. Es gibt Hinweise darauf, dass sie im Vergleich zu abstrakten Übungen zu einem höheren Engagement und besseren langfristigen Ergebnissen führen [18].
- Selbstbewertung durch Studierende – fördert Reflexion, metakognitives Bewusstsein und persönliche Verantwortung für Verbesserungen. Mehrere Studien zeigen eine positive Korrelation zwischen Selbstbewertung und der anschließenden Leistung bei kommunikativen Fragestellungen [19].
- Videoaufzeichnungen – ermöglichen eine detaillierte Beobachtung und Analyse der Interaktionen zwischen Studierenden und Patienten und fördern die Selbstreflexion sowie gezieltes Feedback. Zahlreiche Studien berichten von signifikanten Verbesserungen der Kommunikationskompetenz, des Selbstbewusstseins und der Empathie durch videobasiertes Lernen [20].
- Simulationspatient*innen mit Feedback-Kompetenz – gelten als einer der effektivsten Ansätze. Geschulte, standardisierte Patient*innen geben strukturiertes Feedback sowohl aus Patient*innen- als auch aus Beobachter*innenperspektive und fördern so Authentizität, emotionales Engagement und die Entwicklung von Empathie und Professionalität [18], [20].
- Integrierte Lehrteams – bestehend aus Kliniker*innen, Psycholog*innen und Kommunikationsexpert*innen – verbinden klinische Authentizität mit verhaltens- und sozialwissenschaftlichen Perspektiven. Interdisziplinäre Lehrformate werden aufgrund ihrer Vollständigkeit und Übertragbarkeit auf die Praxis hoch geschätzt [19].
- Lernen in kleinen Gruppen – fördert aktive Beteiligung, Feedback von Gleichaltrigen und Erfahrungslernen in einer unterstützenden Umgebung. Studien bestätigen, dass kleine Gruppen im Vergleich zu großen Vorlesungen zu größerer Zufriedenheit und verbesserter Kommunikationsleistung führen [17], [18].
Insgesamt werden diese Methoden durchweg als effektiv und komplementär bewertet, wobei interaktive, feedbackorientierte Ansätze wie simulierte Patient*innengespräche und videobasierte Reflexion die stärkste Evidenz zeigen. Im Gegensatz dazu sind passive Unterrichtsmethoden (z.B. Vorlesungen, Präsentationen) vor allem für die theoretische Vorbereitung und das konzeptionelle Verständnis von Wert [21], [22], [23]. Zahnärzt*innen müssen nicht nur die Kommunikationstheorie verstehen, sondern auch die Fähigkeit unter Beweis stellen, geeignete Fragen zu stellen, aktiv zuzuhören und klar und einfühlsam zu kommunizieren [24].
Ein wesentliches Ziel von Kommunikationscurricula ist es daher, Studierende zu motivieren, mit Patient*innen auf wertschätzende, empathische und patientenzentrierte Weise zu interagieren – um so die Beziehung zwischen Zahnärzt*innen und Patient*innen zu stärken und die Compliance zu fördern. Die Perspektive der Patient*innen einzunehmen hilft den Studierenden, ihre Gedanken und Emotionen sowie die Erwartungen der Patient*innen zu verstehen [25]. Studien zur Entwicklung von Empathie bei Medizin- und Zahnmedizinstudierenden zeigen jedoch uneinheitliche Ergebnisse: Während einige Studien einen Anstieg der Empathie während der Ausbildung berichten, beschreiben andere eine Stagnation oder sogar einen Rückgang [26], [27], [28], [29], [30]. Bei der Betrachtung geschlechtsspezifischer Unterschiede in Bezug auf Empathie fanden Studien signifikant höhere Empathiewerte bei weiblichen Medizin- und Zahnmedizinstudierenden [31], [32].
Da empathisches Verhalten gelehrt und gelernt werden kann und ein grundlegendes Element professioneller Kommunikation darstellt, sollte es bewusst in ein longitudinales Curriculum integriert werden [33].
Um Glaubwürdigkeit und einen effektiven Lerntransfer zu gewährleisten, sollten Kommunikationskurse praktische Elemente enthalten, die in direktem Zusammenhang mit der zahnärztlichen Praxis stehen. Khalifah et al. [34] identifizierten vier Hauptkategorien kommunikativer Fähigkeiten, die für die zahnärztliche Ausbildung relevant sind:
- allgemeine Fähigkeiten (z.B. aktives Zuhören, Empathie, nonverbale Kommunikation),
- fallspezifische Fähigkeiten (z.B. Strukturierung von Konsultationen),
- zeitbezogene Fähigkeiten (z.B. Sitzungen starten oder beenden) und
- aufkommende/anfallende Fähigkeiten (z.B. kulturelle Sensibilität, Einholung der Einwilligung).
Zu den häufig verwendeten Lehrstrategien gehören Vorlesungen, Workshops, Rollenspiele, simulierte Patienten und videobasierte Übungen [35].
Unter allen Unterrichtskomponenten gilt Feedback als entscheidender Faktor für den Lernerfolg. Es fördert Selbstbewusstsein und Autonomie sowie messbare Verbesserungen sowohl der selbst wahrgenommenen als auch der objektiv bewerteten Kommunikationskompetenz [36]. Insbesondere Video-Feedback, das auf aufgezeichneten Begegnungen und angeleiteter Reflexion mit Kolleg*innen oder Expert*innen basiert, hat sich als äußerst wirksam bei der Förderung von Kommunikationsfähigkeiten und empathischem Verständnis erwiesen [37]. Interessanterweise scheint die Kommunikationserfahrung des Feedbackgebenden nur einen geringen Einfluss auf die Lernergebnisse in Bezug auf Empathie, Kohärenz oder nonverbale Ausdrucksweise zu haben [38]. Die Studierenden berichten übereinstimmend, dass Videoaufzeichnungen und Feedback von Gleichaltrigen zu den nützlichsten Lernerfahrungen für die Verbesserung ihrer Kommunikationsfähigkeiten gehören [39].
Trotz der Verfügbarkeit verschiedener Ansätze fehlte bislang ein umfassendes longitudinales Kommunikationscurriculum für Zahnmedizinstudierende, welches praktische Elemente, videobasiertes Peer-Feedback und systematische Selbstreflexion miteinander verbindet. Die vorliegende Studie wurde daher konzipiert, um diese Lücke zu schließen. An einer deutschen medizinischen Fakultät wurde ein longitudinales Kommunikationscurriculum für Zahnmedizinstudierende eingeführt und evaluiert, wobei mehrere evidenzbasierte Lehrmethoden zum Einsatz kamen, um differenziertes und nachhaltiges Lernen zu unterstützen.
Das Ziel dieser Studie war es, die Inhalte eines longitudinalen Kommunikationscurriculums in der zahnmedizinischen Ausbildung zu evaluieren und die Entwicklung von Empathie und selbst wahrgenommenen Kommunikationsfähigkeiten im Laufe der Zeit und im Hinblick auf geschlechtsspezifische Unterschiede während des gesamten Programms zu analysieren. Es wurde angenommen, dass Zahnmedizinstudierende eine Verbesserung ihrer kommunikativen Kompetenzen wahrnehmen und während des Curriculums eine Zunahme an Empathie zeigen würden. Es wurde außerdem vermutet, dass weibliche Studierende ein höheres Maß an Empathie zeigen als ihre männlichen Kommilitonen.
2. Methoden
2.1. Studiendesign und Teilnehmende
Bei der vorliegenden Studie handelte es sich um eine prospektive Kohortenstudie über drei akademische Jahre. Die Studie wurde von der Ethikkommission der Medizinischen Fakultät der Universität Leipzig, Deutschland, genehmigt (Nr. 378/15-05102015). Alle Studierenden wurden mündlich und schriftlich informiert und gaben ihre schriftliche Einwilligung zur Teilnahme an der Studie.
2.2. Studienablauf
Nach der Durchführung von Pilotprojekten [38], [39] wurde das longitudinale Kommunikationscurriculum in den klinischen Studienabschnitt vom 3. bis zum 5. Studienjahr implementiert. Das Curriculum bestand aus sechs Teilen, wobei jedes Jahr zwei Teile umfasste (siehe Abbildung 1 [Abb. 1]).
Abbildung 1: Aufbau und Inhalt des Curriculums mit Bewertungszeitpunkten (T1-T4)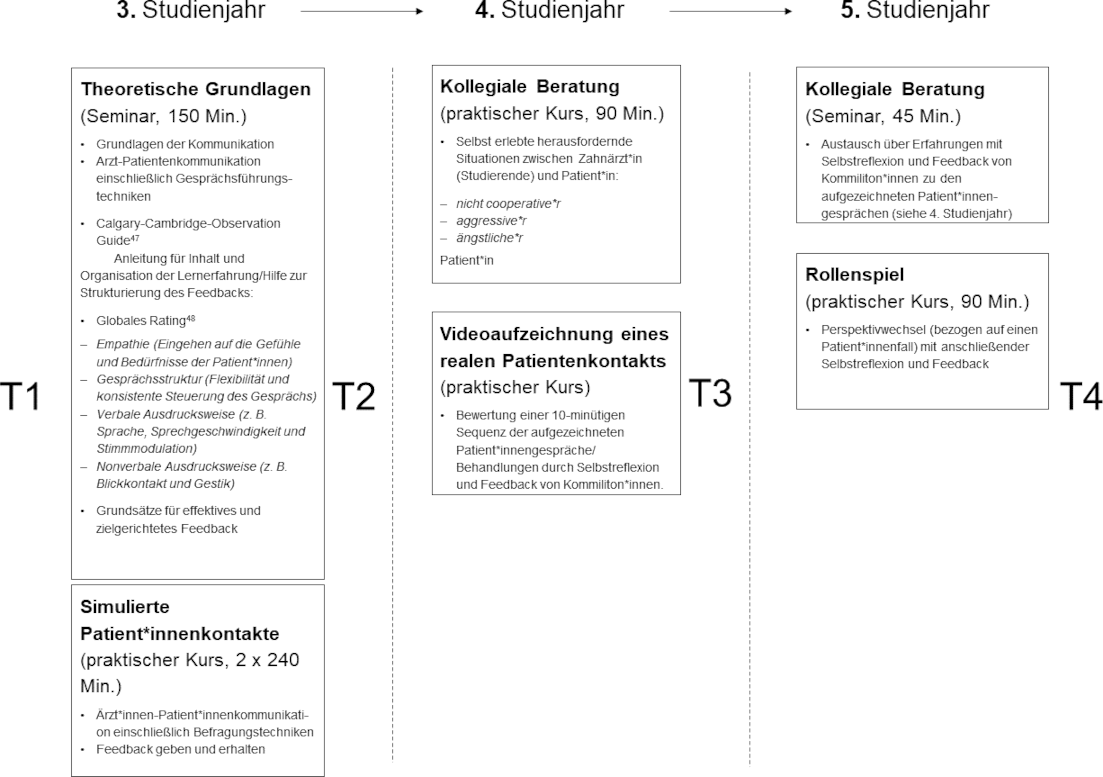
2.3. Kommunikative Inhalte des Curriculums
2.3.1. 3. Studienjahr
Das longitudinale Curriculum begann mit einem 150-minütigen Einführungsseminar, in dem folgende Grundlagen zur Kommunikatioin behandelt wurden: mündliche und schriftliche Kommunikation, Kommunikationsmodelle [40], [41], vier Seiten einer Nachricht [42], [43]; aktives Zuhören und nicht-direktive Befragung [44], [45], [46], [47], Frage- techniken und Gesprächsführungstechniken.
Darüber hinaus wurde den Studierenden die Calgary-Cambridge Observation Guide (CCOG) vorgestellt, in welcher die Arzt-Patient-Kommunikation beschrieben und strukturiert wird [48]. Darüber hinaus lernten sie die Berliner Global Rating Scale (BGR) als Instrument zur Kommunikationsbewertung kennen [49], [50]. Beide Instrumente, die CCOG und die BGR, wurden zur Analyse der Ärzt*innen-Patient*innen-Gespräche verwendet. Darüber hinaus wurden die Grundsätze des Gebens und Empfangens von strukturiertem Feedback diskutiert und Kommunikationsprinzipien in der Medizin und Zahnmedizin anhand von Videobeispielen veranschaulicht. Diese wurden anschließend im Hinblick auf alternative Verhaltensweisen diskutiert. Alle vorgestellten theoretischen Inhalte wurden den Studierenden in einem Kompendium zum Selbststudium schriftlich zur Verfügung gestellt.
In zwei Praxissitzungen von jeweils 240 Minuten führte jede*r Studierende ein Patient*innengespräch mit Simulationspatient*innen (SP) durch. Die vier Rollen und bis zu zwei Situationen pro Rolle für die Simulation wurden in einem interprofessionellen Team entwickelt, das aus einer Psychologin (AZ) und zwei in der Kommunikation erfahrenen Zahnärzt*innen (MS, FK) bestand. Die SP-Begegnungen wurden in kleinen Gruppen von etwa 6-7 Studierenden durchgeführt. Während ein*e Studierende*r das Gespräch mit SP führte, beobachteten die anderen Studierenden das per Video übertragene Gespräch in einem anderen Raum. Anschließend wurde der*dem Studierende*n, der das Gespräch geführt hatte, gebeten, über das Gespräch selbst zu reflektieren. Danach erhielt sie*er strukturiertes Feedback von der*dem SP, seinen Kommiliton*innen und der Psychologin oder den Zahnärzt*innen. So erlebte alle Studierenden eine SP-Begegnung einschließlich Selbstreflexion, für die sie ein strukturiertes Feedback erhielten. Alle Studierenden beobachtete außerdem insgesamt sechs weitere SP-Begegnungen mit Kommiliton*innen, zu deren Gesprächen sie gebeten wurden, strukturiertes Feedback zu geben.
2.3.2. 4. Studienjahr
Im 4. Studienjahr wurde der Umgang mit selbst erlebten herausfordernden Situationen zwischen Zahnärzt*innen (Studierenden) und Patient*innen in einem 90-minütigen Seminar mit Hilfe von kollegialer Beratung thematisiert. Der Inhalt bezog sich auf komplexe Konsultationen, z.B. mit nicht kooperativen, aggressiven oder ängstlichen Patient*innen. Die Studierenden übernahmen die Rollen der Moderation, der Vermittenden und der Beobachtenden.
Darüber hinaus filmte alle Studierenden ihre eigenen realen Patient*innenkontakte. Die anschließende Auswertung der aufgezeichneten Patient*innengespräche/Behandlungen erfolgte durch Selbstreflexion und Peer-Feedback. Zu diesem Zweck wählten die Studierenden einen 10-minütigen Ausschnitt ihrer Videoaufzeichnung aus, reflektierten diesen und erhielten Feedback von einer*einem Kommilitonen. Das Feedback erfolgte sowohl mündlich als auch schriftlich. Das entsprechende Verfahren ist in Krause et al. Beschrieben [38].
2.3.3. 5. Studienjahr
Im 5..Studienjahr wurden die Erfahrungen mit Selbstreflexion und Peer-Feedback der aufgezeichneten Patientengespräche in einem 45-minütigen Seminar diskutiert. Zu diesem Zweck erhielten die Studierenden die Möglichkeit, über ihre Erfahrungen und Probleme zu sprechen. In einem weiteren 90-minütigen Seminar wurde der Perspektivwechsel analysiert. In zwei Gruppen arbeiteten die Studierenden an einem anspruchsvollen Patient*innenfall. Dieser umfasste sowohl den Grund für die Konsultation als auch den Charakter der*des Patient*in. In einem zweiten Schritt übernahm ein*e Studierende*r der jeweiligen Gruppe die Patient*innenrolle. Ein*e Studierende*r aus der zweiten Gruppe übernahm die Zahnärzt*innenrolle, Aufgabe war die Anamneseerhebung. Anschließend gab es Feedback und Selbstreflexion aus der Perspektive sowohl der*des Zahnärzt*in als auch der*des Patient*in. Dann wurden die Rollen getauscht, wobei die erste Gruppe die Zahnärzt*innenrolle und die zweite Gruppe die Patient*innenrolle übernahm.
2.4. Evaluationsfragebögen
2.4.1. Evaluationszeitpunkte
Die Evaluierung erfolgte zu vier Zeitpunkten (T1-T4, siehe Abbildung 1 [Abb. 1]). Die Studierenden wurden gebeten, die Fragebögen vor Beginn des longitudinalen Curriculums (T1), nach den SP-Begegnungen (T2), nach der Bewertung der auf Video aufgezeichneten Patient*inneninterviews (T3) und am Ende des Curriculums (T4) auszufüllen. Die Umfrage war anonym. Um die Daten longitudinal auswerten zu können, generierten die Studierenden einen persönlichen Code, der einen intraindividuellen Datenvergleich ermöglichte. Die Umfrage wurde auf Papier durchgeführt, um die Rücklaufquote zu erhöhen.
2.4.2. Bewertungsinstrumente
Zur Messung der Relevanz von Empathie in der Zahnarzt-Patient-Beziehung wurde die Studenten Version der Jefferson Scale of Physician Empathy JSPE-S) verwendet [51]. Die JSPE-S wird häufig zur Messung der Empathie von Medizinstudierenden eingesetzt [26], [29], [51] und ist ebenso bekannt als Instrument zur zuverlässigen und validen Messung der Empathie von Zahnmedizinstudierenden [27]. Die Studierenden beantworten 20 Fragen auf einer 7-Punkte-Likert-Skala (1=stimme überhaupt nicht zu – 7=stimme voll und ganz zu). Die Gesamtpunktzahl reicht von 20 bis 140, wobei eine höhere Punktzahl ein höheres Maß an Empathie anzeigt. In der vorliegenden Stichprobe lag Cronbach-Alpha bei 0,70 und damit unter dem Wert einer anderen deutschen Stichprobe von Medizinstudierenden mit 0,83, war aber dennoch akzeptabel [52]. Der JSPE-S wurde zu T1, T3 und T4 verwendet.
Zur Messung der Kommunikationsfähigkeiten wurde die deutsche Version der Berliner Global Rating Scale (BGR) verwendet [53]. Die Skala besteht aus vier Unterkategorien, die jeweils eine Dimension repräsentieren: Empathie, Struktur, verbaler und nonverbaler Ausdruck. Zur Bewertung jeder Dimension wurden Schlüsselaussagen verwendet. Die BGR besteht aus einer 5-Punkte-Likert-Skala: „1“ ist der positivste und „5“ der negativste Wert. Die BGR wurde für die Selbsteinschätzung der kommunikativen Fertigkeiten der Studierenden verwendet. Diese Skala wurde bereits in ähnlicher Weise [38] für die Bewertung durch Gleichaltrige und Tutoren verwendet, während in der vorliegenden Studie zu allen Bewertungszeitpunkten (T1-T4) eine Selbsteinschätzung vorgenommen wurde.
2.4.3. Kriterien zur Bewertung des Curriculums
Das Curriculum wurde allgemein anhand eines selbst erstellten Fragebogens unter Verwendung einer 5- oder 6-Punkte-Likert-Skala evaluiert. Die Studierenden bewerteten verschiedene Aspekte des Lehrplans danach, wie hilfreich sie waren oder inwieweit ein Aspekt zur Verbesserung ihrer eigenen Kommunikationsfähigkeiten zu T2, T3 und T4 beitrug. Zu diesem Zweck wurden sowohl die SP-Begegnungen als auch die praktischen Kurse bewertet (siehe Tabelle 1 [Tab. 1]). Die 5-Punkte-Likert-Skalen wurden verwendet, wenn die Studierenden gebeten wurden, ihren eigenen Lernfortschritt zu bewerten, wobei 3 als „weder noch”-Option angegeben wurde. Eine 6-Punkte-Likert-Skala wurde für die Bewertung der Bedeutung der Kommunikation in der Zahnmedizin verwendet. Die 6-Punkte-Skala sollte eine Tendenz zur Mitte vermeiden.
Tabelle 1: Evaluationskriterien zu verschiedenen Messzeitpunkten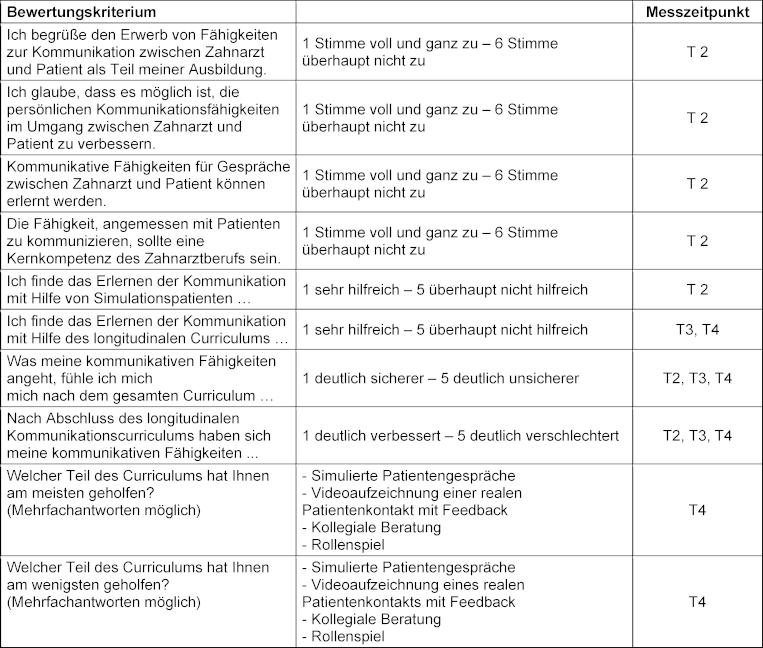
2.5. Statistische Analyse
Für die Datenanalyse wurde SPSS® 25 für Windows verwendet. Die Bewertungsergebnisse und Veränderungen im Zeitverlauf werden als Häufigkeiten, Mittelwerte und Standardabweichungen dargestellt. Ein p-Wert von <0,05 wurde als statistisch signifikant angesehen. Zur Interpretation der Effektgröße wurde ANOVA eta2 [54] verwendet.
Aufgrund der geringen Stichprobengröße wurden die Unterschiede bei T1 mit dem Mann-Witney-U-Test kontrolliert. Für die Evaluation des Curriculums wurden einzelne Items analysiert. Zur Analyse der Geschlechtsunterschiede wurden zwei Gruppen gebildet.
Es wurde erwartet, dass sich die selbst eingeschätzten Kommunikationsfähigkeiten im Laufe der Zeit verbessern würden. Darüber hinaus wurde angenommen, dass eine Zunahme der Empathie zu beobachten sein würde. Um zu überprüfen, ob es einen Geschlechtseffekt gab, wurde das Geschlecht als Variable in die Berechnung einbezogen.
Zur Analyse dieser geschlechtsspezifischen Veränderungen im Laufe der Zeit in Bezug auf Empathie und kommunikativer Fähigkeiten wurde eine Zwei-faktorielle-ANOVA mit Messwiederholungen durchgeführt.
Trotz der geringen Stichprobengröße wurde eine ANOVA verwendet, um sowohl die Veränderung im Laufe der Zeit als auch den Unterschied zwischen den Geschlechtern gleichzeitig zu testen. Da es sich um eine robuste Methode handelt, wurde beschlossen, diesen Ansatz trotz der geringen Stichprobengröße zu verwenden. Um die Ergebnisse weiter zu validieren, wurde zusätzlich eine Friedman-Analyse durchgeführt, um Unterschiede zwischen den drei Messzeitpunkten aufzuzeigen. Diese Analysen wurden je nach Geschlecht getrennt durchgeführt.
3. Ergebnisse
3.1. Teilnehmende
Zu Beginn der Studie (Zeitpunkt T1) nahmen 40 Zahnmedizinstudierende im dritten Studienjahr (n=27 weiblich, n=13 männlich) mit einem Durchschnittsalter von 22 Jahren (20-35 Jahre) an der Studie teil. Fünf von ihnen gaben an, bereits medizinische Erfahrung zu haben. Von allen Studierenden bewerteten N=31 (78%) zu T4 das Curriculum. Aufgrund der COVID-19-Pandemie konnte nur die Hälfte der Kohorte an der Einheit „Rollenspiel” teilnehmen. Dennoch wurde die gesamte Kohorte gebeten, die Bewertung auszufüllen. Die Veränderungen im Zeitverlauf wurden bis T3 bewertet, damit die Ergebnisse nicht durch diesen Unterschied in der Teilnehmerzahl verzerrt wurden. Der Vollständigkeit halber werden die Bewertungsergebnisse zu T4 dargestellt. Hier wird jedoch nur die Häufigkeit angegeben. Daher sollten die Ergebnisse bei T4 mit Vorsicht interpretiert werden, da die Hälfte der Studierenden nur an zwei Unterrichtseinheiten teilgenommen hat. Diese wurden gebeten, die Einheiten zu bewerten, an denen sie teilgenommen hatten.
Nicht alle Teilnehmer konnten ihrer persönlichen Codenummer zugeordnet werden; am Ende füllten insgesamt n=29 (=73%) Teilnehmer Fragebögen zu T1, T2, T3 und T4 aus. Die Stichprobe umfasste 18 weibliche und 11 männliche Studierende mit einem Durchschnitts-alter von 23 Jahren (Median 22, Spannweite 20-30).
Zu T1 gab es keine geschlechtsspezifischen Unterschiede bei den globalen BGR-Skalen. Allerdings wurde ein Unterschied bei der JSPE-S-Empathie festgestellt. Frauen bewerteten die Relevanz von Empathie höher als Männer (U=52,5, p=0,035).
3.2. Longitudinale Bewertung des Curriculums
3.2.1. Bewertungszeitpunkt: T2
Zu T2 wurden die Studierenden gefragt, was Kommunikation in der Zahnarzt-Patient-Beziehung für sie bedeutet, wobei 1 die positivste Antwort und 6 die negativste Antwort war. Der Inhalt der Zahnärzt*innen-Patient*innen-Kommunikation in der zahnmedizinischen Ausbildung wird insgesamt positiv bewertet (Mittelwert=1,66, SD=0,86). Die Studierenden sind der Meinung, dass sie ihre Kommunikationsfähigkeiten selbst verbessern können (Mittelwert=1,86, SD=0,95) und glauben, dass kommunikative Fähigkeiten überhaupt erlernt werden können (Mittelwert=2,00, SD=0,80). Die Studierenden bewerten die Kommunikation zwischen Zahnarzt und Patient als eine zentrale zahnmedizinische Kompetenz (Mittelwert=1,83, SD=0,89). Zu T2 wurde der Kommunikationslehrplan als „gut” bewertet (Schulnote, Mittelwert=1,85, SD=0,82).
3.2.2. Bewertungszeitpunkt: T4
Die Studierenden gaben bei T4 an, dass sie am meisten von der Begegnung mit dem SP profitiert hätten (n=14), während die Peer-to-Peer-Konsultation (Kollegiale Fallberatung) der Kurs war, von dem die Studierenden angaben, am wenigsten profitiert zu haben. Das Filmen der eigenen Behandlung mit anschließendem Feedback und der Perspektivwechsel wurden widersprüchlich bewertet (siehe Abbildung 2 [Abb. 2]).
Abbildung 2: Bewertung der Studierenden, von welchen Inhalten des Lehrplans sie am meisten/am wenigsten profitiert haben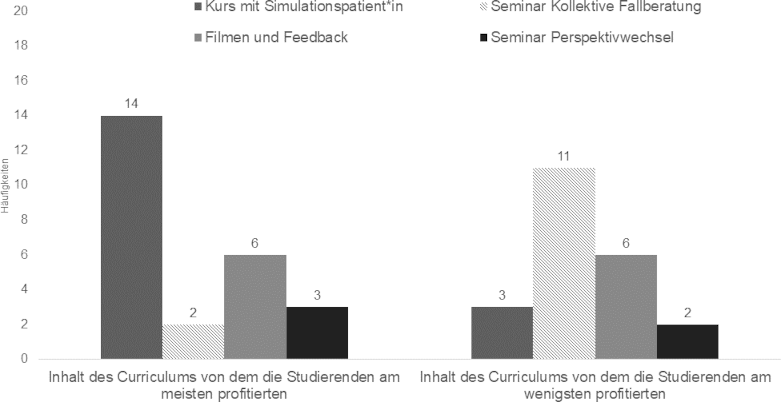
T4, n=31, Mehrfachantworten möglich
Die Begegnung mit SP wurde als hilfreich für das Erlernen der Kommunikation zwischen Patient*innen und Zahnärzt*innen angesehen (86% hilfreich und sehr hilfreich).
Nach der Peer-to-Peer-Konsultation wurde das Curriculum von 62% als hilfreich für das Erlernen der Kommunikation zwischen Patient*innen und Zahnärzt*innen bewertet; 73% fanden das Curriculum zum letzten Erhebungszeitpunkt T4 hilfreich oder sehr hilfreich.
3.2.3. Alle Bewertungspunkte
Die meisten Zahnmedizinstudierenden berichteten zu allen Erhebungszeitpunkten sowohl von einer subjektiven Verbesserung als auch von einem größeren Vertrauen in ihre kommunikativen Fähigkeiten (siehe Abbildung 3 [Abb. 3]).
Abbildung 3: Bewertung der kommunikativen Fähigkeiten durch die Studierenden (selbst wahrgenommene Verbesserung und Selbstvertrauen) im Zeitverlauf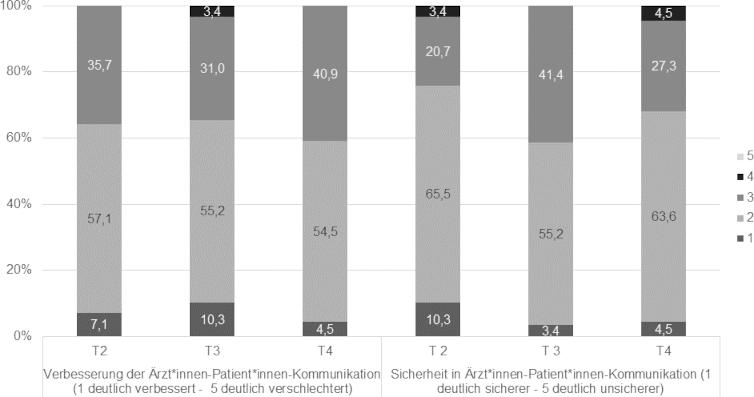
T2 und T3 n=29, T4 n=31
3.3. JSPE- und BGR-Veränderungen im Zeitverlauf in Abhängigkeit vom Geschlecht
Die Studierenden beschrieben einen signifikanten Rückgang des JSPE-S von T1 bis T3 mit einem starken Haupteffekt (eta2=0,26). Weitere Haupteffekte in ihrer Selbsteinschätzung konnten für die Struktur und den nonverbalen Ausdruck der BGR festgestellt werden. Für die Struktur gab es einen mittleren Haupteffekt der Zeit (eta2=0,12): Die Studierenden beschrieben einen signifikanten Anstieg der Struktur von T1 zu T2 (p=0,013) und von T1 zu T3 (p=0,027). Zwischen T2 und T3 wurde kein Unterschied festgestellt (p=0,965).
Für den nonverbalen Ausdruck beschrieben die Studierenden eine ähnliche Veränderung: Der Haupteffekt für den nonverbalen Ausdruck war stark (eta2=0,19, [55]: Die Studierenden beschrieben einen Anstieg von T1 zu T2 (p=0,003) und von T1 zu T3 (p=0,024). Zwischen T2 und T3 wurden keine statistischen Unterschiede festgestellt (p=0,409; siehe Tabelle 2 [Tab. 2] für die vollständigen Ergebnisse).
Tabelle 2: Veränderungen für BGR und JSPE-S, Zweifaktorielle ANOVA mit Messwiederholung unter Berücksichtigung von Zeit und Geschlecht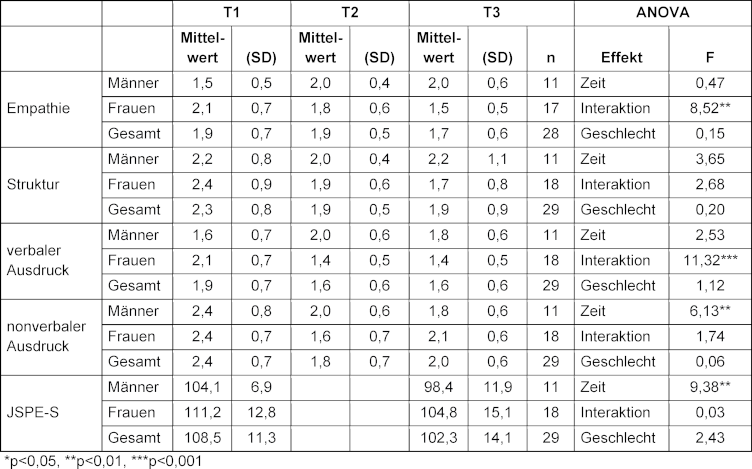
Es wurden keine Haupteffekte für Zeit oder Geschlecht bei der Selbsteinschätzung für die Empathie und den verbalen Ausdruck der BGR festgestellt (siehe Tabelle 2 [Tab. 2]). Bei der Empathie gab es eine Wechselwirkung zwischen Zeit und Geschlecht. Während Frauen angaben, dass sich ihre empathischen Fähigkeiten von T1 bis T3 verbessert hätten, beschrieben Männer einen Rückgang. Dies war ein starker Effekt (eta2=0,25). Das Gleiche wurde für den verbalen Ausdruck mit einem starken Effekt (eta2=0,30) festgestellt. Frauen beschrieben eine Verbesserung, Männer erlebten die gegenteilige Entwicklung (siehe Tabelle 2 [Tab. 2]).
Aufgrund der kleinen Stichprobe wurde zusätzlich eine Friedman-ANOVA durchgeführt. Selbstberichtete Verbesserungen der Kommunikationsfähigkeiten wurden bei Frauen in den BGR-Skalen Empathie (Frauen χ2=9,60, p 0,008), Struktur (Frauen χ2=11,88, p=0,003), verbalem (Frauen χ2=19,85, p<0,001) und nonverbalem Ausdruck (Frauen χ2=10,43, p=0,005) festgestellt. Frauen beschrieben einen Rückgang der JSPE-Empathie im Laufe der Zeit (Frauen χ2=5,56, p=0,018). Bei Männern wurden keine signifikanten Veränderungen festgestellt, außer dass die BGR-Empathie bei Männern in ihrer Selbsteinschätzung tendenziell abnahm (Männer χ2=5,56, p=0,062).
4. Diskussion
Die Studie zeigt, dass die meisten Studierenden der Zahnmedizin während des hier beschriebenen longitudinalen Kommunikationscurriculums Verbesserungen ihrer kommunikativen Fähigkeiten angaben. Sie waren der Meinung, dass die SP-Begegnung ihnen half, die Kommunikation zwischen Patient*innen und Ärzt*innen zu erlernen. Dies entspricht einer systematischen Übersicht, die zeigte, dass Zahnmedizinstudierende SP-Begegnungen als nützlich empfinden [7]. Das Curriculum wird von einer Mehrheit der Zahnmedizinstudierenden zu jedem Messpunkt als hilfreich bewertet. Sie waren der Meinung, dass sie ihre Kommunikationsfähigkeiten verbessern konnten, und empfanden die Kommunikation zwischen Zahnärzt*in und Patient*in sogar als Kernkompetenz. Die positive Einstellung gegenüber dem Erlernen kommunikativer Fähigkeiten in einem longitudinalen Lehrplan steht im Einklang mit einer früheren Studie in der Zahnmedizin [56]. Es kann festgestellt werden, dass der Lehrplan den Bedürfnissen der Zahnmedizinstudierenden an der Universität Leipzig entspricht. Im 4. und 5.Studienjahr gibt es Verbesserungsmöglichkeiten. Die Studierenden sollten die Möglichkeit haben, noch mehr praktische Kurse zu besuchen. Andere Studien zeigen, dass die Erläuterung spezifischer Fähigkeiten in einer praktischen zahnmedizinischen Situation die Notwendigkeit, diese Fähigkeiten zu beherrschen, viel deutlicher macht [9], [10]. Natürlich muss berücksichtigt werden, dass das Training kommunikativer Fähigkeiten nur einen Teil des Zahnmedizinstudiums ausmacht, die Studierenden nur über begrenzte Kapazitäten verfügen und es in den Lehrplan passen muss. Andererseits wünschen sich die Studierenden, dass kommunikative Kompetenzen in die zahnmedizinische Ausbildung aufgenommen werden [39].
Im Curriculum wurde die Selbsteinschätzung zur Beurteilung der eigenen Kommunikations-kompetenzen eingesetzt. Selbsteinschätzung fördert Problemlösungsfähigkeiten, Selbstständigkeit und kritisches Denken. Der reflektierende Student leitet aus vergangenen Ereignissen Erkenntnisse ab, die ihm als Orientierung für zukünftige Entscheidungen dienen [55]. Ein weiterer Ansatz könnte die Bewertung der Kommunikationsfähigkeiten durch Gleichaltrige sein. Untersuchungen zeigen, dass Studierende von ihren Kommilitonen deutlich mehr positive Kommentare erhielten als von sich selbst. Die Studierenden wurden von ihren Kommilitonen ebenfalls höher bewertet als von sich selbst [57]. Unabhängig davon, in welcher Form die formative Bewertung während des Prozesses erfolgt, sollte sie darauf abzielen, die Fähigkeiten der Lernenden zu optimieren, indem sie das zukünftige Erlernen von Kommunikationsfähigkeiten leitet.
Zu Beginn des Curriculums bewerteten Frauen die Relevanz von Empathie höher als Männer. Im Laufe des Curriculums nahm die Relevanz von Empathie ab, insbesondere bei Frauen, wie die Friedman-Anova zeigte. Männer gaben keine Veränderung an. Möglicherweise beginnen Frauen auf einem höheren Niveau als Männer und kommen dann auf das gleiche Niveau. Dieser Rückgang der Empathie wurde bereits zuvor bei Zahnmedizin- [27] und Medizinstudierenden [29] festgestellt. Daher ist es nicht überraschend, dass ähnliche Ergebnisse erzielt wurden. Eine Erklärung für den Rückgang könnte sein, dass die Studierenden mehr klinischen Fertigkeiten erlernen müssen [30] oder aufgrund hoher Lernbelastung oder zeitlicher Beschränkungen unter großem Druck stehen [26].
Die Berliner Global Rating Scale (BGR) wurde als Beobachtungsinstrument für die externe Bewertung von Kommunikationsfähigkeiten in medizinischen Beratungssituationen entwickelt [50], [53]. In unserer Studie wurde sie auch für die Selbstbewertung durch Studierende verwendet. Dementsprechend gibt es Einschränkungen hinsichtlich der Validität und Reliabilität der Selbstbewertungen. Darüber hinaus erfordert die Verwendung der Skala ein Maß an analytischer Distanz, das bei der Selbstbeobachtung nur in begrenztem Umfang gegeben ist. Vergleichbare Bewertungsinstrumente zeigen auch, dass externe Bewerter feinere Unterscheidungen treffen können als die betroffene Person selbst [58]. Die strukturierte Ausrichtung der BGR bietet den Lernenden jedoch eine Orientierung für die Reflexion ihres eigenen Gesprächsverhaltens. Die Integration in Ausbildungskonzepte, die Selbstbewertung und externe Bewertung kombinieren, kann den Lernwert der Skala erhöhen und zur Entwicklung von Kommunikationsfähigkeiten beitragen. Darüber hinaus kann der Vergleich von Selbst- und Fremdbewertungen dazu beitragen, das Bewusstsein für Diskrepanzen zwischen Selbstwahrnehmung und Außenwahrnehmung zu schärfen, was in der Literatur als lernförderlich beschrieben wird [59]. Die Untersuchung realer Patient*innen und die hohe Arbeitsbelastung vor der Prüfung erklären die abnehmende Wahrnehmung der Relevanz von Empathie, gemessen mit JSPE. Die Relevanz von Empathie bei Medizin- und Zahnmedizinstudierenden zeigt in der Literatur ebenfalls unterschiedliche Ergebnisse. Einige Studien zeigen einen Anstieg der selbst wahrgenommenen Relevanz, während andere eine abnehmende oder stabile selbst berichtete Wahrnehmung der Relevanz von Empathie zeigen [26], [27], [28], [29], [30]. Allerdings berichten weibliche Studierende trotz der abnehmenden Relevanz von Empathie einen Anstieg der Zielvariablen Empathie, nonverbale und verbale Ausdrucksfähigkeit sowie Struktur. Während die Relevanz mit der Zeit abnimmt, steigt die selbst wahrgenommene Fähigkeit, empathisch zu handeln. Interessanterweise ist dies bei Frauen zu beobachten, nicht jedoch bei Männern. Männer profitierten nicht in gleicher Weise. Bei ihnen ist sogar ein Rückgang der Empathie zu beobachten. Diese Ergebnisse stehen im Einklang mit der Forschung zu geschlechtsspezifischen Unterschieden in der Empathie: Es wurde festgestellt, dass Männer und Frauen unterschiedliche empathische Eigenschaften aufweisen [60], [61], [62], und Trainingskurse für Frauen wirksamer sind als für Männer [63]. Möglicherweise schätzten die Männer dieser Gruppe ihre kommunikativen Fähigkeiten per se höher ein, sodass sie sich nicht in gleichem Maße verbessern konnten wie die Frauen. Die Tatsache, dass es vor dem Kurs keinen signifikanten Unterschied in den kommunikativen Fähigkeiten zwischen Männern und Frauen gab, spricht dagegen. Möglicherweise nutzen Frauen die Gelegenheit, mehr zu üben und sich selbst zu reflektieren als Männer. Es besteht auch die Möglichkeit, dass ein Kommunikationskurs und eine wiederholte Reflexion über die eigenen Kommunikationsfähigkeiten dazu beitragen, die Selbstwahrnehmung zu korrigieren. Männer überschätzen möglicherweise ihre kommunikativen Fähigkeiten und passen ihre Selbsteinschätzung im Laufe der Zeit an, während Frauen im Laufe der Zeit eine Verbesserung erfahren.
4.1. Stärken und Grenzen
Das Kommunikationscurriculum konnte an der Universität Leipzig etabliert werden. Soweit uns bekannt ist, handelt es sich um das erste longitudinale, integrierte Kommunikationscurriculum für Zahnmedizinstudierende im deutschsprachigen Raum (Deutschland, Österreich, Schweiz), das die Arbeit mit simulierten Patient*innen in klinisch relevanten Szenarien, videobasiertes Peer-Feedback und Selbstwahrnehmung umfasst und somit den Bedürfnissen der Studierenden entspricht [39]. Es wurde von einem interprofessionellen Team aus einer Psychologin und Zahnärzt*innen entwickelt und durchgeführt, wodurch kommunikatives Fachwissen mit der zahnärztlichen Praxis kombiniert wurde. Das Curriculum wurde zu verschiedenen Zeitpunkten evaluiert, sodass eine offensichtliche Stärke darin besteht, dass wir Daten von 29 Studierenden aus zwei Jahren des Erwerbs kommunikativer Kompetenzen generieren konnten.
Ein Studienjahr wurde nach dem angepassten Curriculum gestaltet. Aufgrund der COVID-19-Pandemie konnten die zweite und dritte Kohorte das Curriculum nicht wie geplant absolvieren. Daher wurden mehrere angepasste Online-Kurse durchgeführt. Dennoch ist das longitudinale Kommunikationscurriculum nun Teil des Zahnmedizinstudiums an der Universität Leipzig.
Es wurden nur Selbstbewertungsinstrumente verwendet, sodass die Entwicklung im Zeitverlauf sehr subjektiv ist. Die Stichprobengröße ist sehr gering und bei Männern noch geringer als bei Frauen. Die Ergebnisse sollten mit Vorsicht interpretiert und nach Möglichkeit an einer größeren Stichprobe weiter untersucht werden. Eine multizentrische Studie mit anderen medizinischen Fakultäten wäre wünschenswert. Da keine Kontrollgruppe einbezogen wurde, bleibt fraglich, ob die Veränderungen natürlich sind oder durch das Kommunikationstraining verursacht wurden. Andererseits wäre es schwer zu rechtfertigen, den Studierenden keine Möglichkeiten zum Erwerb kommunikativer Fähigkeiten zu bieten. In Zukunft könnten Kontrollgruppen, die später in das Training einsteigen, herangezogen werden, um zu untersuchen, welche Auswirkungen die Kommunikationskurse im Vergleich zum „normalen” Studiengang auf die Studierenden haben.
In einer Folgestudie sollten Selbstauskünfte und externe objektive Messungen die Kommunikationsfähigkeiten und die Relevanz von Empathie bewerten. Ein reproduzierbares Ergebniskriterium könnte mit einem OSCE für kommunikative Fähigkeiten erhoben werden, wobei die Komplexität der verschiedenen Szenarien die Validität in Bezug auf die Kommunikationsfähigkeiten in der täglichen medizinischen Praxis stark beeinflusst. In Zukunft wird es notwendig sein, festzustellen, inwieweit selbst eingeschätzte und „objektiv” beobachtete Kommunikationsfähigkeiten übereinstimmen oder voneinander abweichen. Eine weitere SP-Begegnung am Ende des Curriculums könnte für Zahnmedizinstudierende von großem Nutzen sein. Derzeit mangelt es jedoch vor Ort an finanziellen Mitteln, sodass bei der zukünftigen Weiterentwicklung des Curriculums diese Ressourcen berücksichtigt werden sollten, um ein Feedback von höchster Qualität für die Studierenden zu gewährleisten.
5. Schlussfolgerung
Diese Studie zeigt, dass ein longitudinales, praxisorientiertes Kommunikationscurriculum erfolgreich in die zahnmedizinische Ausbildung integriert werden kann. Es förderte das Selbstvertrauen der Studierenden und verbesserte bei den weiblichen Teilnehmerinnen die wahrgenommenen kommunikativen Kompetenzen Die Ergebnisse unterstreichen den Wert der Kombination aus simulierten Patient*innengesprächen, videobasiertem Peer-Feedback und angeleiteter Selbstreflexion bei der Vorbereitung von Zahnmedizinstudierenden auf eine effektive patient*innenzentrierte Kommunikation. Weitere multizentrische Studien mit größeren Kohorten und objektiven Bewertungen sind erforderlich, um diese Ergebnisse zu konsolidieren und die zukünftige Curriculumsentwicklung zu steuern.
Danksagung
Wir möchten uns bei allen Zahnmedizinstudierenden bedanken, die an dieser Studie teilgenommen und wertvolles Feedback für die weitere Entwicklung gegeben haben.
Abkürzungen
- BGR: Berlin Global Rating
- CCOG: Calgary-Cambridge Observation Guide
- JSPE: Jefferson-Skala für Empathie
- SP: Simulationspatient
- T1-T4: Bewertungszeitpunkte
Anmerkungen
Verfügbarkeit von Daten und Materialien
Die im Rahmen der aktuellen Studie verwendeten und analysierten Datensätze sind auf begründete Anfrage bei der korrespondierenden Autorin erhältlich.
Ethische Genehmigung und Einwilligung zur Teilnahme
Das Projekt wurde von der Ethikkommission der Medizinischen Fakultät der Universität Leipzig, Deutschland, geprüft (Nr. 378/15-05102015).
Alle Studierenden haben ihre schriftliche Einwilligung zur Teilnahme an der Studie gegeben.
Von jedem Patienten (und im Falle von Kindern von ihren Eltern) wurde eine schriftliche Einverständniserklärung zur Verwendung der Videobänder für Lehr- und Studienzwecke eingeholt.
Autorenschaft
Michaela Strumpski und Anja Zimmermann haben als Erstautorinnen gleichermaßen zu dieser Arbeit beigetragen.
Beiträge der Autor*innen
- MS leistete einen wesentlichen Beitrag zur Entwicklung und Konzeption der Studie, interpretierte die Daten und war maßgeblich an der Erstellung des Manuskripts beteiligt.
- AZ leistete einen wesentlichen Beitrag zur Entwicklung und Konzeption der Studie, analysierte und interpretierte die Daten und war maßgeblich an der Erstellung des Manuskripts beteiligt.
- RH und DR haben die Arbeit grundlegend überarbeitet und zur Konzeption und Gestaltung der Studie beigetragen.
- FK leistete einen wesentlichen Beitrag zur Konzeption und zum Design der Studie und überarbeitete die Arbeit grundlegend.
Alle Autor*innen haben das Manuskript gelesen und genehmigt.
ORCIDs der Autor*innen
- Michaela Strumpski: [0009-0000-8397-8941]
- Daisy Rotzoll: [0000-0002-0087-8249]
- Rainer Haak: [0000-0002-3716-4231]
- Felix Krause: [0000-0001-5732-5752]
Interessenkonflikt
Die Autor*innen erklären, dass sie keinen Interessenkonflikt im Zusammenhang mit diesem Artikel haben.
Literatur
[1] Newton JT. Dentist/patient communication: a review. Dent Update. 1995;22(3):118-122.[2] Abrahamsson KH, Berggren U, Hallberg L, Carlsson SG. Dental phobic patients' view of dental anxiety and experiences in dental care: a qualitative study. Scand J Caring Sci. 2002;16(2):188-196. DOI: 10.1046/j.1471-6712.2002.00083.x
[3] Maguire P, Pitceathly C. Key communication skills and how to acquire them. BMJ. 2002;325(7366):697-700. DOI: 10.1136/bmj.325.7366.697
[4] Anderson R. Patient expectations of emergency dental services: a qualitative interview study. Br Dent J. 2004;197(6):331-334; discussion 323. DOI: 10.1038/sj.bdj.4811652
[5] Zolnierek KB, Dimatteo MR. Physician communication and patient adherence to treatment: a meta-analysis. Med Care. 2009;47(8):826-834. DOI: 10.1097/MLR.0b013e31819a5acc
[6] Aspegren K. BEME Guide No. 2: Teaching and learning communication skills in medicine-a review with quality grading of articles: Informa UK Limited. Med Teach. 1999;21(6):563-570. DOI: 10.1080/01421599978979
[7] Carey JA, Madill A, Manogue M. Communications skills in dental education: a systematic research review. Eur J Dent Educ. 2010;14(2):69-78. DOI: 10.1111/j.1600-0579.2009.00586.x
[8] Woelber JP, Deimling D, Langenbach D, Ratka-Krüger P. The importance of teaching communication in dental education. A survey amongst dentists, students and patients. Eur J Dent Educ. 2012;16(1):e200-e204. DOI: 10.1111/j.1600-0579.2011.00698.x
[9] Gorter RC, Eijkman MA. Communication skills training courses in dental education. Eur J Dent Educ. 1997;1(3):143-147. DOI: 10.1111/j.1600-0579.1997.tb00025.x
[10] Hannah A, Millichamp CJ, Ayers KM. A communication skills course for undergraduate dental students. J Dent Educ. 2004;68(9):970-977.
[11] Haak R, Rosenbohm J, Koerfer A, Obliers R, Wicht MJ. The effect of undergraduate education in communication skills: a randomised controlled clinical trial. Eur J Dent Educ. 2008;12(4):213-218. DOI: 10.1111/j.1600-0579.2008.00521.x
[12] Rüttermann S, Kiessling C, Haak R, Gerhardt-Szep S, Härtl A. Identification of influence factors for the implementation of communication curricula in dental education. Eur J Dent Educ. 2018;22(3):e386-e391. DOI: 10.1111/eje.12315
[13] Alvarez S, Schultz JH. A communication-focused curriculum for dental students - an experiential training approach. BMC Med Educ. 2018;18(1):55. DOI: 10.1186/s12909-018-1174-6
[14] Makoul G, Schofield T. Communication teaching and assessment in medical education: an international consensus statement. Patient Educ Couns. 1999;37(2):191-195. DOI: 10.1016/s0738-3991(99)00023-3
[15] Silverman J. Teaching clinical communication: a mainstream activity or just a minority sport? Patient Educ Couns. 2009;76(3):361-367. DOI: 10.1016/j.pec.2009.06.011
[16] Bachmann C, Hölzer H, Dieterich A, Fabry G, Langewitz W, Lauber H, Ortwein H, Pruskil S, Schubert S, Sennekamp M, Simmenroth-Nayda A, Silbernagel W, Scheffer S, Kiessling C. Longitudinales, bologna-kompatibles Modell-Curriculum "Kommunikative und Soziale Kompetenzen": Ergebnisse eines interdisziplinären Workshops deutschsprachiger medizinischer Fakultäten. GMS Z Med Ausbild. 2009;26(4):Doc38. DOI: 10.3205/zma000631
[17] Roter DL. Improving Physicians' Interviewing Skills and Reducing Patients' Emotional Distress. Arch Intern Med. 1995;155(17):1877-1884.
[18] Berkhof M, van Rijssen HJ, Schellart AJ, Anema JR, van der Beek AJ. Effective training strategies for teaching communication skills to physicians: an overview of systematic reviews. Patient Educ Couns. 2011;84(2):152-162. DOI: 10.1016/j.pec.2010.06.010
[19] Kurtz S, Silverman J, Draper J. Teaching and Learning Communication Skills in Medicine, Second Edition. 2nd ed. Boca Raton: CRC Press; 2016. DOI: 10.1201/9781315378398
[20] Cegala DJ, Lenzmeier Broz S. Physician communication skills training: a review of theoretical backgrounds, objectives and skills. Med Educ. 2002;36(11):1004-1016. DOI: 10.1046/j.1365-2923.2002.01331.x
[21] Lanning SK, Ranson SL, Willett RM. Communication skills instruction utilizing interdisciplinary peer teachers: program development and student perceptions. J Dent Educ. 2008;72(2):172-182.
[22] Lucander H, Knutsson K, Salé H, Jönsson A. "I'll Never Forget This": Evaluating a pilot workshop in effective communication for dental students. J Dent Educ. 2012;76(10):1311-1316.
[23] McKenzie CT. Dental student attitudes towards communication skills instruction and clinical application. J Dent Educ. 2014;78(10):1388-1396.
[24] Sondell K, Söderfeldt B, Palmqvist S. Dentist-patient communication and patient satisfaction in prosthetic dentistry. Int J Prosthodont. 2002;15(1):28-37.
[25] Deveugele M, Derese A, De Maesschalck S, Willems S, van Driel M, De Maeseneer J. Teaching communication skills to medical students, a challenge in the curriculum? Patient Educ Couns. 2005;58(3):265-270. DOI: 10.1016/j.pec.2005.06.004
[26] Hojat M, Vergare MJ, Maxwell K, Brainard G, Herrine SK, Isenberg GA, Veloski J, Gonnella JS. The devil is in the third year: a longitudinal study of erosion of empathy in medical school. Acad Med. 2009;84(9):1182-1191. DOI: 10.1097/ACM.0b013e3181b17e55
[27] Sherman JJ, Cramer A. Measurement of changes in empathy during dental school. J Dent Educ. 2005;69(3):338-345.
[28] Rosenzweig J, Blaizot A, Cougot N, Pegon-Machat E, Hamel O, Apelian N, Bedos C, Munoz-Sastre MT, Vergnes JN. Effect of a Person-Centered Course on the Empathic Ability of Dental Students. J Dent Educ. 2016;80(11):1337-1348.
[29] Spatoula V, Panagopoulou E, Montgomery A. Does empathy change during undergraduate medical education? - A meta-analysis. Med Teach. 2019;41(8):895-904. DOI: 10.1080/0142159X.2019.1584275
[30] Mocny-Pachońska K, Łanowy P, Trzcionka A, Skaba D, Tanasiewicz M. Gender related changes of empathy level among Polish dental students over the course of training. Medicine (Baltimore). 2020;99(1):e18470. DOI: 10.1097/MD.0000000000018470
[31] Abe K, Niwa M, Fujisaki K, Suzuki Y. Associations between emotional intelligence, empathy and personality in Japanese medical students. BMC Med Educ. 2018; 18(1):47. DOI: 10.1186/s12909-018-1165-7
[32] Hojat M, DeSantis J, Shannon SC, Speicher MR, Bragan L, Calabrese LH. Empathy as related to gender, age, race and ethnicity, academic background and career interest: A nationwide study of osteopathic medical students in the United States. Med Educ. 2020; 54(6):571–81. DOI: 10.1111/medu.14138
[33] Silverman J. Relationship Building. In: Brown J, Kidd J, Noble L, Papageorgiou A, editors. Clinical Communication in Medicine. 1. Auflage. Hoboken (NJ): Wiley-Blackwell; 2015. p.72-75. DOI: 10.1002/9781118728130.ch10
[34] Khalifah AM, Celenza A. Teaching and Assessment of Dentist-Patient Communication Skills: A Systematic Review to Identify Best-Evidence Methods. J Dent Educ. 2019;83(1):16-31. DOI: 10.21815/JDE.019.003
[35] Lane C, Rollnick S. The use of simulated patients and role-play in communication skills training: a review of the literature to August 2005. Patient Educ Couns. 2007;67(1-2):13-20. DOI: 10.1016/j.pec.2007.02.011
[36] Engerer C, Berberat PO, Dinkel A, Rudolph B, Sattel H, Wuensch A. Integrating 360° behavior-orientated feedback in communication skills training for medical undergraduates: concept, acceptance and students' self-ratings of communication competence. BMC Med Educ. 2016;16(1):271. DOI: 10.1186/s12909-016-0792-0
[37] Noordman J, van der Weijden T, van Dulmen S. Effects of video-feedback on the communication, clinical competence and motivational interviewing skills of practice nurses: a pre-test posttest control group study. J Adv Nurs. 2014;70(10):2272-2283. DOI: 10.1111/jan.12376
[38] Krause F, Schmalz G, Haak R, Rockenbauch K. The impact of expert- and peer feedback on communication skills of undergraduate dental students - a single-blinded, randomized, controlled clinical trial. Patient Educ Couns. 2017;100(12):2275-2282. DOI: 10.1016/j.pec.2017.06.025
[39] Krause F, Ziebolz D, Rockenbauch K, Haak R, Schmalz G. A video- and feedback-based approach to teaching communication skills in undergraduate clinical dental education: The student perspective. Eur J Dent Educ. 2022;26(1):138-146. DOI: 10.1111/eje.12682
[40] Watzlawick P, Beavin J. Some Formal Aspects of Communication. Am Behav Sci. 1967;10(8):4-8.
[41] Craig RT, Muller HL, editors. Theorizing communication: Readings across traditions. Los Angeles (CA): Sage Publ; 2007.
[42] Schulz von Thun F. Miteinander reden: Störungen und Klärungen; Psychologie der zwischenmenschlichen Kommunikation. Hamburg: Rowohlt Taschenbuch; 1982.
[43] Cameron C, Moss P, editors. Social pedagogy and working with children and young people: Where care and education meet. London: Kingsley; 2011.
[44] Lee RM. "The most important technique …": Carl Rogers, Hawthorne, and the rise and fall of nondirective interviewing in sociology. J Hist Behav Sci. 2011;47(2):123-146. DOI: 10.1002/jhbs.20492
[45] Kreddig N, Karimi Z. Psychologie für Pflege- und Gesundheitsmanagement. Wiesbaden: Springer Fachmedien Wiesbaden; 2013. DOI: 10.1007/978-3-531-94322-0
[46] Rogers CR, Farson RE. Active listening. Mansfield Centre: Martino Publishing; 2015.
[47] Rogers CR, Nosbüsch E. Die nicht-direktive Beratung: Rogers. München: Kindler; 1972.
[48] Kurtz SM, Silverman JD. The Calgary-Cambridge Referenced Observation Guides: an aid to defining the curriculum and organizing the teaching in communication training programmes. Med Educ. 1996;30(2):83-89. DOI: 10.1111/j.1365-2923.1996.tb00724.x
[49] Rockenbauch K, Schmalz G, Haak R, Krause F. „Für mich fühlt es sich strukturierter an“ – Gesprächsführungskompetenzen vor und nach einem Kommunikationstraining: Einschätzungen aus Schauspielpatienten- und Studierendensicht. In: Jahrestagung der Gesellschaft für Medizinische Ausbildung (GMA). Bern, 14.-17.09.2016. Düsseldorf: German Medical Science GMS Publishing House; 2016. DocP2-465. DOI: 10.3205/16gma231
[50] Scheffer S. Validierung des „Berliner Global Rating“. Berlin: Freie Universität Berlin; 2009. DOI: 10.17169/refubium-9906
[51] Neumann M, Scheffer C, Tauschel D, Lutz G, Wirtz M, Edelhäuser F. Physician empathy: definition, outcome-relevance and its measurement in patient care and medical education. GMS Z Med Ausbild. 2012;29(1):Doc11. DOI: 10.3205/zma000781
[52] Lakens D. Calculating and reporting effect sizes to facilitate cumulative science: a practical primer for t-tests and ANOVAs. Front Psychol. 2013;4:863. DOI: 10.3389/fpsyg.2013.00863
[53] Scheffer S, Muehlinghaus I, Froehmel A, Ortwein H. Assessing students' communication skills: validation of a global rating. Adv Health Sci Educ Theory Pract. 2008;13(5):583-592. DOI: 10.1007/s10459-007-9074-2
[54] Cohen J. Statistical power analysis for the behavioral sciences. Hillsdale (NJ): Lawrence Erlbaum Associates; 1988.
[55] Boud D. Using journal writing to enhance reflective practice. New Dir Adult Contin Educ. 2001;90:9-18. DOI: 10.1002/ace.16
[56] Lichtenstein NV, Haak R, Ensmann I, Hallal H, Huttenlau J, Krämer K, Krause F, Matthes J, Stosch C. Does teaching social and communicative competences influence dental students' attitudes towards learning communication skills? A comparison between two dental schools in Germany. GMS J Med Educ. 2018;35(2):Doc18. DOI: 10.3205/zma001165
[57] Bryan RE, Krych AJ, Carmichael SW, Viggiano TR, Pawlina W. Assessing professionalism in early medical education: experience with peer evaluation and self-evaluation in the gross anatomy course. Ann Acad Med Singap. 2005;34(8):486-491.
[58] Cömert M, Zill JM, Christalle E, Dirmaier J, Härter M, Scholl I. Assessing Communication Skills of Medical Students in Objective Structured Clinical Examinations (OSCE)--A Systematic Review of Rating Scales. PLoS One. 2016;11(3):e0152717. DOI: 10.1371/journal.pone.0152717
[59] Rottmann A. Vergleich von Selbst- und Fremdeinschätzung kommunikativer Kompetenzen im Anamnesegespräch bei Medizinstudierenden. Würzburg: Julius-Maximilians-Universität Würzburg; 2019.
[60] Klein KJ, Hodges SD. Gender Differences, Motivation, and Empathic Accuracy: When it Pays to Understand. Pers Soc Psychol Bull. 2001;27(6):720-730. DOI: 10.1177/0146167201276007
[61] Baron-Cohen S, Wheelwright S. The empathy quotient: an investigation of adults with Asperger syndrome or high functioning autism, and normal sex differences. J Autism Dev Disord. 2004;34(2):163-175. DOI: 10.1023/b:jadd.0000022607.19833.00
[62] Hein G, Singer T. Neuroscience meets social psychology: An integrative approach to human empathy and prosocial behavior. In: Mikulincer M, Shaver PR, editors. Prosocial motives, emotions, and behavior: The better angels of our nature. 1. ed. Washington (DC): American Psychological Association; 2010. p.109-125. DOI: 10.1037/12061-006
[63] Cunico L, Sartori R, Marognolli O, Meneghini AM. Developing empathy in nursing students: a cohort longitudinal study. J Clin Nurs. 2012;21(13-14):2016-2025. DOI: 10.1111/j.1365-2702.2012.04105.x




