[Umgang mit Dilemmata im klinischen Alltag: Die Entwicklung und Evaluation des Seminars „Plötzlich in der Klinik“ zur Förderung der professionellen Identitätsentwicklung im Praktischen Jahr]
Kristina Schick 1,2Verena Kantenwein 2,3
Moritz Schumm 2
Teresa Bertram 2,4
Marie-Christine Fritzsche 5,6
Nikolaos Sapoutzis 1,7
Christopher Holzmann-Littig 2,8
Marjo Wijnen-Meijer 1,2
1 Technische Universität Dresden, Medizinische Fakultät Carl Gustav Carus, Institut für Didaktik und Lehrforschung in der Medizin, Dresden, Deutschland
2 Technische Universität München, TUM School of Medicine & Health, Clinical Department, TUM Medical Education Center, München, Deutschland
3 TUM Klinikum, Deutsches Herzzentrum München, Klinik für Herz- und Kreislauferkrankungen, München, Deutschland
4 Technische Universität München, TUM School of Medicine & Health, Clinical Department, Klinik und Poliklinik für Psychiatrie und Psychotherapie, München, Deutschland
5 Technische Universität München, TUM School of Medicine & Health, Institut für Geschichte und Ethik der Medizin, München, Deutschland
6 Technische Universität München, TUM School of Social Sciences and Technology, Department of Science, Technology and Society (STS), München, Deutschland
7 Gesundheitsamt Hochtaunuskreis, Bad Homburg vor der Höhe, Deutschland
8 Nephrocare Friedberg GmbH, Friedberg, Deutschland
Zusammenfassung
Zielsetzung: (Angehende) Ärzt:innen sind im klinischen Alltag mit Dilemmata konfrontiert, für die es keine eindeutige Lösung gibt und die nicht ausschließlich mit klinischem Wissen gelöst werden können. Um Medizinstudierende auf solche Situationen vorzubereiten und die professionelle Identitätsentwicklung zu unterstützen, haben wir ein Seminar entwickelt, das Elemente der didaktischen Konzepte „Case-based clinical reasoning“ und „Storification“ auf Situationen und mögliche professionelle Strategien anwendet (medical professionalism).
Projektbeschreibung: Eine interdisziplinäre Arbeitsgruppe entwickelte 28 Fallideen für klinische Dilemmata. Diese Fallideen bildeten fünf Kategorien ab: Patient:in, Kolleg:in, Chef:in, Angehörige und Selbst. Medizinstudierenden wurden die Fallideen zur Auswahl vorgelegt. Für die Fallidee pro Kategorie mit der höchsten Zustimmung wurde ein Kurskonzept ausgearbeitet. Für die Kursentwicklung wurden didaktische Konzepte ausgewählt, die zur Reflexion und Partizipation anregten. Die Kursevaluation erfolgte mittels Fragebogen.
Ergebnisse: Die fünf Kurskonzepte befassten sich mit (1) dem Umgang einer fehlenden Krankenversicherung (Patient:in), (2) der Vertuschung eines Behandlungsfehlers (Kolleg:in), (3) der Schweigepflicht (Angehörige), (4) Rollenkonflikten (Chef:in), und (5) romantischen Gefühlen gegenüber Patient:innen (Selbst). Das Seminar umfasst fünf Termine mit jeweils vier Unterrichtseinheiten. Die Kursevaluation (N=16 PJ-Studierende; Alter: M=26,50; SD=2,83; weiblich: n=13) zeigte eine hohe Zufriedenheit der Studierenden mit dem inhaltlichen und didaktischen Konzept.
Schlussfolgerung: Es konnte erfolgreich ein Kurskonzept entwickelt und implementiert werden, das „case-based clinical reasoning“, „storification“ und „medical professionalism“ miteinander verbindet. Das Seminar ermöglicht den Studierenden mit Situationen, deren Handhabung über das klinische Wissen hinausgeht, umzugehen und Handlungsstrategien zu entwickeln.
Schlüsselwörter
fallbasiertes klinisches Begründung, Storifikation, professionelle Identitätsbildung, medizinische Professionalität, praktisches Jahr, Lehrentwicklung
Einleitung
Die Rollenanforderungen an (angehende) Ärzt*innen sind vielschichtig: Von ihnen wird eine professionelle Handlungsweise erwartet, die beispielsweise einen respektvollen Umgang mit Patient*innen als Individuen einschließt und deren Wohl und Autonomie berücksichtigt [1], [2]. Zudem sehen sich Ärzt*innen mit Fragen der Gerechtigkeit konfrontiert – etwa bezüglich struktureller Ungerechtigkeiten und Verteilungsproblemen – sowie Aspekten der Nachhaltigkeit und wirtschaftlichen Verantwortung [3], [4]. Der Marburger Bund Monitor 2024 weist darauf hin, dass Ärzt*innen in Weiterbildung eine Dissonanz zwischen dem Arbeitsalltag und den eigenen Vorstellungen und Werten berichten [5]. Dieses Ergebnis deutet darauf hin, dass die Jungärzt*innen in ihrem Studium noch nicht ausreichend auf die Herausforderungen im klinischen Alltag vorbereitet werden [6].
Das Praktische Jahr (PJ) des Medizinstudiums in Deutschland bietet eine intensive Gelegenheit komplexe Handlungsweisen in der klinischen Praxis auszubilden und eine eigene Haltung dazu zu entwickeln. Ziel des PJ ist es, das theoretische Wissen im klinischen Alltag anwenden zu können1. Während der Schwerpunkt der aktuellen medizinischen Curricula im deutschsprachigen Raum verstärkt auf der Lehre evidenzbasierter Medizin liegt, müssen jedoch für Entscheidungsprozesse im ärztlichen Alltag oft verschiedene Dimensionen zusammen berücksichtigt und fallspezifisch untersucht werden – seien es ethische, soziale, kulturelle oder rechtliche Aspekte [3], [4]. Das PJ kann als eine Übergangsphase („Liminalität“) betrachtet werden, in dem ein Teil der professionellen Entwicklung der angehenden Ärzt*innen stattfindet. Die PJ-Studierenden gehören weder vollständig der Studierendenschaft noch der Ärzteschaft an [7]. In der Liminalität des PJs wird die Professionalität durch gute als auch weniger gute Rollenvorbildern vermittelt [3]. Dies geschieht eher in Narrativen statt mittels klar definierter Regeln [3]. Die Freiheit und Unstrukturiertheit der Liminalität während des PJs kann sowohl die Reflexion und somit die professionelle Identitätsbildung (Professional Identity Formation, PIF) fördern, sie aber gleichzeitig auch behindern [7].
Verschiedene Ansätze zur Definition von PIF sind in der Literatur beschrieben. Die bekannteste Definition stammt von Merton [8] und beschreibt ein Handeln, Fühlen und Denken wie ein Arzt. Eine erste deutschsprachige Definition, die die Bedeutung, die Erklärung und das Ziel von PIF elaboriert, wurde im Rahmen der GMA Arbeitsgruppe PIF entwickelt. Schick et al. [9] definieren PIF als einen „fortdauerenden Prozess der berufsbezogenen Ausbildung und Tätigkeit“. Er beinhaltet die Interaktion zwischen Person und Umwelt und verläuft bewusst als auch unbewusst. Innere und äußere Einflüsse bedingen die Ausbildung von Wissen, Fertigkeiten und einer (selbst-) reflexiven Haltung [9].
Bisher wurden Seminare der narrativen Medizin eingesetzt um Aspekte von PIF zu fördern. Der Transfer von medizinischen Themen bezogen auf künstlerische Werke (Gemälde, Literatur) soll die Reflexionsfähigkeit der Studierenden zu medizinischen Themen, aber auch weniger greifbaren Themen, wie Patient*innenbeziehungen, kollegiales Miteinander und die eigene ärztliche Rolle ermöglichen [10]. Um diese Themen zu elaborieren, werden häufig Gruppendiskussionen, eingehende Lektüre und kreative Reflexionsmöglichkeiten als didaktische Ansätze verfolgt [10].
Um PIF im PJ zu fördern, verfolgt unser Seminar einen anderen Ansatz und kombiniert Elemente der didaktischen Konzepte „Case-Based Clinical Reasoning“ (CBCR) und „storification“. CBCR ist ein bewährtes Seminarkonzept zur Förderung der klinischen Entscheidungsfindung [11]. In diesen – häufig studentisch angeleiteten – Seminaren werden klinische Fälle in Kleingruppen systematisch bearbeitet, um den Weg der medizinischen Entscheidungsfindung und Differentialdiagnostik nachzuzeichnen. Bisher wurde noch nicht untersucht, ob das Konzept der CBCR auch auf die Lösungsfindung zu Dilemmata im klinischen Alltag anwendbar ist. Ein vielversprechender didaktischer Ansatz um die Dilemmata in Fälle zu übertragen ist die Storifikation [12]. Durch storification werden Lehrinhalte in eine Geschichte integriert um das zu Erlernende in einen Kontext zu setzen und die Relevanz zu verdeutlichen [12], [13]. Studien konnten zeigen, dass die Aufmerksamkeit der Lernenden durch storification erhöht wird und die Lehre dadurch als engagierter und effektiver wahrgenommen wird [12], [14]. Durch die Kombination von CBCR-Elementen und storification kann in unserem Seminar der Umgang mit Unsicherheiten fokussiert werden [15]. Unsicherheiten, beispielsweise in der Therapieplanung, bei verschiedenen Krankheitsverläufen oder im Verhalten im Team und gegenüber Patient*innen und Angehörigen, können negative Auswirkungen auf ein professionelles Verhalten haben [16].
Um diese Unsicherheiten zu reduzieren und eine professionelle Haltung und ein professionelles Verhalten zu fördern, verfolgt das Seminar zwei übergeordnete Lernziele:
- Die Studierenden sollen am Ende des Seminars mögliche Dilemmata im klinischen Alltag identifizieren und
- über ihre Haltung und inneren Aushandlungsprozessen reflektieren.
Projektbeschreibung
Zur Förderung der Professionalisierung und der PIF angehender Ärzt*innen sowie einer ganzheitlichen Auseinandersetzung mit Themen der ärztlichen Profession, die über das medizinische Fachwissen hinausgehen, wurde an der TUM School of Medicine & Health das Seminarprojekt „Plötzlich in der Klinik – Herausforderungen im beruflichen Alltag“ für PJ-Studierende entwickelt. Unser Seminar ermöglicht PJ-Studierenden eine Auseinandersetzung mit verschiedenen Dilemmata, mit denen sie im klinischen Alltag konfrontiert sein können und für die es keine vordefinierten Lösungswege gibt. Für die Umsetzung des Seminars wurden Prinzipien des CBCR-Konzepts [11] und des storifications [12] adaptiert: So werden praxisnahe, relevante und authentische Alltagssituationen nachgezeichnet, denen die angehenden Ärzt*innen mit einer sehr großen Wahrscheinlichkeit eines Tages gegenüberstehen. Die Fälle bieten reichhaltige Inhalte mit Verzweigungen, die aus verschiedenen Blickwinkeln bearbeitet werden sollen. Die Studierenden diskutieren über verschiedener Handlungsoptionen für die Dilemmata. Die Dozierenden haben eher einen Fokus als „Berater“ oder „Moderator“, denn als „Lehrperson“ und stehen für Fragen zur Verfügung. Durch die Kombination von CBCR [11] und storification [12] möchten wir im Seminar den Studierenden professionelle Handlungsweisen aufzeigen (Professionalism), die sie im Sinne einer PIF in unterschiedlichen Situationen unter Berücksichtigung ihrer Einstellungen und Haltungen einsetzen können [17]. An den jeweiligen Seminartagen geben wir keine Lernziele vor, sondern bieten den PJ-Studierenden Reflexionsimpulse mittels Dilemmata anhand von Fallvignetten an, die gemeinsam in der Gruppe, unterstützt durch ein interdisziplinäres Moderationsteam, reflektiert und diskutiert werden können.
Um den ganzheitlichen Gedanken bereits in der Seminarentwicklung aufzugreifen und eine große Vielfalt an Perspektiven einzubringen, stellten wir ein interdisziplinäres Team zusammen. Die Seminarentwicklung und -pilotierung wurden im Rahmen der Exzellenzstrategie „Pilotphase Projektbasiertes Lehren und Lernen“ 2022 der Technischen Universität München gefördert. Im Folgenden stellen wir das Projektteam vor und beschreiben die Seminarentwicklung sowie die Kursevaluation.
Das Projektteam
Das Projektteam bestand aus Ärzt*innen verschiedener Fachrichtungen (Nephrologie (CHL), Kardiologie (VK), Psychiatrie (TB), einem Vertreter der Geisteswissenschaften (MS), einer Medizinethikerin (MCF), einem Rechtsanwalt für Medizinrecht (NS), sowie zwei Bildungswissenschaftlerinnen mit Schwerpunkt Medizindidaktik (MWM & KS). Die Konzeption des Seminars beruht auf der Idee der Interdisziplinarität, um eine holistische Entwicklung des Kursformates zu gewährleisten. Vorangegangene Forschung konnte zeigen, dass die Entwicklung von Curricula, die Themen der Professionalität und Fragen der Sozialisation beinhalteten, von der Einbindung von Bildungswissenschaftler*innen und weiteren Sozial- und Geisteswissenschaftler*innen profitieren kann [18].
Die Seminarentwicklung
Die Konzeption des Seminars erfolgte in mehreren sequentiellen Schritten:
1. Entwicklung der Fallideen
28 Szenarien mit Kurzbeschreibungen (Fallideen) wurden mittels Brainstorming durch die beteiligten Ärzt*innen entwickelt. Anschließend wurden die Szenarien durch das Entwicklungsteam begutachtet und Gemeinsamkeiten der Szenarien identifiziert. Auf Basis dieses Vorgehens wurden induktiv die fünf Cluster „Patient*in“, „Kolleg*in (Team)“, „Chef*in (Macht)“, „Angehörige“ und „Selbst“ gebildet.
2. Auswahl der Fallideen
Für eine erste Vorauswahl wurden die Fallideen im Projektteam besprochen und die Teammitglieder gaben ihre Präferenzen für jeweils eine Fallidee pro Cluster ab. Um das Interesse der Medizinstudierenden in die Fallauswahl einzubinden, haben wir 16 Medizinstudierenden, die als Doktorand*innen oder studentische Hilfskräfte am TUM Medical Education Center assoziert waren, die 28 Fallideen ebenfalls zur Auswahl gegeben. Die Medizinstudierenden konnten aus den fünf Überkategorien jeweils einen Fall unter der Fragestellung „Welchen Fall würden Sie gerne in einer Lehrveranstaltung bearbeiten?“ präferieren. Anschließend wurde für jedes Cluster die Fallidee mit den meisten Nennungen ausgewählt. Die Antworten von Studierenden und Projektmitglieder wurden gleichwertig gezählt, es gab über die fünf Cluster hinweg stets eindeutige Umfrageergebnisse.
3. Ausarbeitung der didaktischen Konzepte
Die ausgewählten Fallideen wurden in verschiedener Zusammensetzung von zwei bis drei Projektmitgliedern als didaktische Konzepte für jeweils einen Seminartag ausgearbeitet. Für die Konzeption der Seminartage wurden verschiedene didaktische Methoden eingesetzt (siehe Anhang 1 [Anh. 1]). Im Anhang 2 [Anh. 2] ist der Ablauf des Seminartages „keine Krankenversicherung“ (Patient*in) exemplarisch beschrieben. Mit diesen Methoden sollten die Studierenden in die Lage versetzt werden, verschiedene Perspektiven zu einer Problemstellung einzunehmen und zu beleuchten. Die Studierende sollen zur Reflexion angeregt und das häufige Fehlen einer einzigen Lösung aufgezeigt und verdeutlicht werden.
4. Rekrutierung von Studierenden und Dozierenden
Die Studierenden wurden durch das Studiengangsmanagementsystem MediTUM und das mehrfache Anschreiben der PJ-Studierenden über Mailverteiler sowie über Aushänge und Flyer über das Seminarangebot informiert. Ebenfalls wurden die PJ-Studierenden, die in den Abteilungen der beteiligten Ärzt*innen arbeiteten, direkt angesprochen und zur Teilnahme eingeladen. Die Anmeldung erfolgte über Email.
Kursevaluation
Die Kursevaluation wurde mittels des vorgegebenen Evaluationsbogens des Fördermittelgebers „Projektbasiertes Lehren und Lernen an der TUM“ durchgeführt und um eigene Fragen ergänzt. Der vorgegebenen Evaluationsbogen der TUM, der von dem Fördermittelgeber entwickelt wurde, bestand aus drei offenen Fragen und sieben geschlossenen Fragen mit Antwortskala (beschriftete Endpunkte: 1=absolut nicht zufrieden, 5=sehr zufrieden). Die offenen Fragen waren
- „Was hat Ihnen an dem Kurs am besten gefallen?“
- „Wie könnte der Kurs noch verbessert werden? Welche Erwartungen wurden nicht erfüllt?“
- „Welche anderen Methoden können zur Unterstützung der Studierenden in den Projektwochen/der Teamarbeit eingesetzt werden?“.
Die Freitextantworten wurden thematisch mittels MaxQDA Version 24 [19] geclustert. Die sieben geschlossenen Fragen eruierten „Zufriedenheit mit Seminarthemen“, „erhaltende Unterstützung“, „Zusammenarbeit mit Dozierenden/Kommilitoninnen“, „Lernerfolg zu fachlichen Kompetenzen“, „Lernerfolg zu Querschnittskompetenzen“, „Zufriedenheit mit Seminarergebnissen“ und „Zufriedenheit mit Ablauf und Dauer des Kurses“.
Die vorgegebene Evaluation wurde um demographische Angaben (Alter, Geschlecht, Studiensemester, bereits besuchte Seminare zu Themen der narrativen Medizin oder Persönlichkeitsentwicklung, Berufsausbildung, Berufswunsch/Facharztwunsch, PJ-Tertial, aktuelle PJ-Fachrichtung) und die Bewertung der einzelnen Seminartage mittels einer 5-stufigen Antwortskala von „gar nicht relevant“ (1) bis „sehr relevant“ (5) ergänzt (Endpunkte beschriftet). Die Bewertung der einzelnen Seminartage diente dazu, die Relevanz der jeweiligen Themen für die Studierenden zu untersuchen. Die Auswertung der Skalen-Items erfolgte deskriptiv mittels Mittelwert- und Standardabweichungsberechnungen unter Einsatz von R Version 4.2.3 [20].
Ergebnisse
Themenauswahl
Aus den 28 Fallideen, die in die fünf Cluster „Patient*in“, „Kolleg*in (Team)“, „Chef*in (Macht)“, „Angehörige“ und „Selbst“ aufgeteilt waren, wurde durch Medizinstudierende der TUM im Wintersemester 2022/23 mittels einer anonymen Onlineumfrage eine Themenauswahl getroffen. An dieser Onlineumfrage nahmen 16 Medizinstudierende teil (68,8% weiblich, Alter: M=23,63 Jahre; SD=1,89). Die Studierenden befanden sich zwischen dem 3. und 15. Semester (Modus: 7. Semester).
Auf Basis der Umfrage wurden die folgenden fünf Fälle ausgewählt:
- Patient*in: Aufnahme eines jungen Patienten ohne Aufenthaltserlaubnis (56,3%)
- Kolleg*in: Vertuschung einer Behandlungskomplikation (50,0%)
- Chef*in: Übernahme eines weiteren Dienstes in der Notaufnahme ohne Freizeitausgleich (62,5%)
- Angehörige: Familienvater erhält eine tödliche Diagnose, möchte dies aber nicht seiner Familie mitteilen (37,5%)
- Selbst: Ärzt*in entwickelt Gefühle für Patient*in (50,0%)
Konzeption der Seminarthemen
Im Anhang 1 [Anh. 1] sind die entwickelten fünf Kursthemen mit den enthaltenden Dilemmata und der didaktischen Gestaltung dargestellt. Das Seminar wurde mit zwei Dozierenden pro Termin durchgeführt, zu einzelnen Terminen („Patient*in“, „Kolleg*in“, „Angehörige“) wurde für etwa eine Stunde ein Rechtsanwalt für Medizinrecht online hinzugeschaltet. Pro Termin lag der Arbeitsaufwand für die Dozierenden bei etwa 5 Zeitstunden (3 Zeitstunden: Durchführung des Seminars, 2 Zeitstunden: Vorbereitung). Es gab für jeden Termin einen ärztlichen Dozierenden und einen nicht-ärztlichen Dozierenden (Filmwissenschaft, Bildungswissenschaft). Durch das multidiziplinäre Dozierendentandem sollten sowohl die medizinischen Aspekte und Erfahrungen eingebracht werden, aber auch die Reflexionsmöglichkeiten des Seminars durch die nicht-ärztlichen Dozierenden gewahrt bleiben.
Das Seminar wurde im Wintersemester 2022/23 erstmals durchgeführt. Insgesamt nahmen 19 PJ-Studierende (Alter: M=26,72; SD=2.8; weiblich: n=16) teil. Nur vier Teilnehmende haben im Vorfeld bereits an einem Kurs zu Themen der Medical Humanities, narrativen Medizin oder vergleichbarem teilgenommen.
Seminarevaluation
Insgesamt nahmen 19 Studierende in Wintersemester 2022/23 am Seminar teil. Am Ende des Seminars, am letzten Termin, wurden die anwesenden Teilnehmenden (N=16, Alter: M=26,5, SD=2,83 Jahre; Geschlecht: weiblich n=13) gebeten, eine Kursevaluation vorzunehmen. Die Teilnehmenden waren mit dem Seminar in allen Evaluationspunkten zufrieden bis sehr zufrieden (siehe Tabelle 1 [Tab. 1]). Eine hohe Zufriedenheit drückten sie zur Themenauswahl (M=4,62; SD=0,50) und zur Zusammenarbeit mit den Dozierenden (M=4,94; SD=0,25) aus. Am niedrigsten war die Zufriedenheit mit der universitären Unterstützung (M=4,06; SD=0,93) und dem selbsteingeschätzten Zuwachs an Querschnittkompetenzen (M=4,00; SD=0,63).
Tabelle 1: Ergebnisse der Seminarevaluation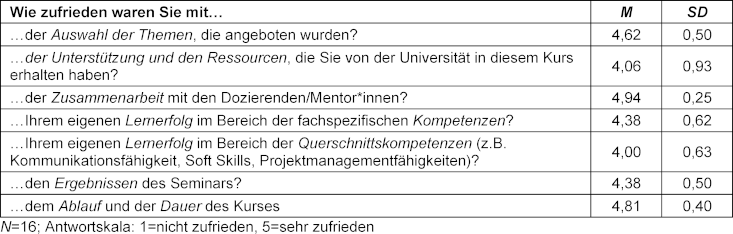
In offenen Fragen wurden die Studierenden gefragt,
- was ihnen gut gefallen hat,
- wo sie Verbesserungspotential sehen und
- welche weiteren Methoden zur Unterstützung der Studierenden eingesetzt werden könnten.
1. Was hat den Studierenden gut gefallen?
Den Studierenden hat besonders gut gefallen, dass es viel Raum für Diskussion und Austausch gab (siehe Abbildung 1 [Abb. 1]). Dieser Raum wurde als offen und wertschätzend von den Teilnehmenden erlebt. Sie betonten ebenfalls das Engagement der Dozierenden als auch deren Expertise-Vielfalt. Besonders häufig wurde der rechtliche Input durch einen Rechtsanwalt für Medizinrecht („Rechtssprechstunde“) genannt. Die Studierenden empfanden es als sehr hilfreich, für ihre berufliche Zukunft eine Art Rechtsberatung zu den Seminarthemen zu erhalten. Die Variation der verschiedenen didaktischen Ansätze wurde als abwechslungsreich angesehen. Durch die Einbindung von konkreten Fallbeispielen wurden die Lehrinhalte als anschaulich und „nicht trocken“ wahrgenommen.
Abbildung 1: Wortwolke zur Frage „Was hat Ihnen an dem Kurs am besten gefallen?“
(Anzahl Nennungen ≥3, Teilnehmde: N=16)
2. Was könnte verbessert werden?
Die Studierenden wünschten sich, konkrete Handlungsempfehlungen und Strategien an die Hand zu bekommen, wie sie sich in den konkreten Situationen verhalten können. Es wurde der Wunsch nach Zusammenfassungen der rechtlichen Aspekte genannt. Ebenfalls wurde in einem Seminar ein Vortrag gehalten, diese Art des „Frontalunterrichts“ empfanden die Studierenden nicht motivierend. Sie hätten sich stattdessen eine schriftliche Zusammenfassung im Vorfeld gewünscht und es bevorzugt, die Zeit eher für Diskussion und Austausch zu nutzen.
3. Welche weiteren Methoden für die Unterstützung der Studierenden wären sinnvoll?
Als zukünftig sinnvoll erachtet wurde die Bereitstellung der Materialien und der Literatur per E-Mail in einer leichtzugänglichen Form. Die Bereitstellung auf dem TUM Lernmanagementsystem Moodle schlossen die PJ-Studierenden aus, die nicht an der TUM immatrikuliert waren. Diese Hürde sollte zwingend umgangen werden.
Bewertung der Seminarthemen und weitere Themenwünsche
Am Ende der Kursevaluation wurden die anwesenden 16 Studierenden gebeten, die Seminarthemen zu bewerten und weitere Themenwünsche zu nennen. Im Anhang 1 [Anh. 1] ist die Bewertung der Seminarthemen dargestellt (1=gar nicht relevant, 5=sehr relevant). Am relevantesten nannten die Studierenden die Themen „Schweigepflicht“ (M=4,73; SD=0,50) und „Work-Life-(Im-)Balance“ (M=4,73; SD=0,59) und am wenigsten relevant wurde das Thema „Liebe im Krankenhaus“ eingeschätzt (M=4,12; SD=1,02). Als weitere Themenwünsche wurden folgende Problemstellungen genannt (mind. zweifache Nennung): Der Umgang mit Sexismus, Rassismus und die Beziehungsgestaltung zwischen den verschiedenen Gesundheitsberufen bzw. -positionen wurden genannt. Der Umgang mit Schwierigkeiten zwischen Kolleg*innen sowie ein klar definierter Erwartungshorizont für das PJ wurden als relevante Themen eingeschätzt. Ebenfalls war Gendermedizin ein Thema, welches die Studierenden gerne behandeln würden. Konflikte zwischen Paternalismus und shared decision making sowie Moral und Profit, also der Konflikt zwischen Abrechnungsoptimierung und „echtem“, medizinisch sinnvollem Handeln, wurden genannt. Ein weiterer Themenkomplex beinhaltet Resilienzförderung, Förderung der psychischen Gesundheit in medizinischen Berufen (z.B. Balint-Gruppen bereits im PJ) sowie den Umgang mit Fehlentscheidungen und ihren Konsequenzen.
Diskussion
Dieser Projektbericht beschreibt die Implementierung eines Seminars zu Themen der Professionalisierung und PIF im PJ des Medizinstudiums [21]. Durch die Adaptierung der didaktischen Konzepte „CBCR“ und „storification“ auf Themen der Professionalisierung und Identitätsbildung, konnten die PJ-Studierenden Themen des klinischen Alltags bearbeiten, die über das klinische Fachwissen hinausgehen. Die interdisziplinäre Zusammenstellung des Projektteams ermöglichte uns die multiperspektivische Gestaltung der Seminarthemen. So konnten den Studierenden Handlungsweisen von Ärzt*innen vermittelt werden, die durch Methoden und Perspektiven von Nicht-Ärzt*innen bereichert und ergänzt wurden [18].
Durch die interdisziplinäre Gestaltung bot das Seminar die Möglichkeit, das Hidden Curriculum im PJ teilweise sichtbar zu machen. Allit und Frampton [15] gehen davon aus, dass das Hidden Curriculum Verhaltensweisen, Werte und Eigenschaften vermittelt, die von (angehenden) Jungärzt*innen auf- und angenommen werden (sollen) [15]. Diese Verhaltensweisen können sowohl förderlich als auch destruktiv sein. Neben positiven Rollenvorbildern, werden auch Verhaltensweisen vermittelt, die die Supervidierenden oft nicht vermitteln möchten, wie z.B. Zynismus, Furcht vor rechtlichen Konsequenzen oder starre Hierarchiestrukturen [22], [23]. Durch die Auseinandersetzung mit Themen, wie kollegiale Zusammenarbeit, Umgang mit Fehlern (im Team) oder ärztliche Schweigepflicht, können die impliziten Erwartungen der ärztlichen Community und weiterer Beteiligten sichtbar gemacht werden. Ebenfalls kann dadurch auch die Reflexionsfähigkeit der (angehenden) Ärzt*innen gefördert werden, sodass sie neben konstruktiven auch destruktive Verhaltensweisen identifizieren und ihren Umgang damit definieren können.
Unsere Fallauswahl spiegelt sechs Dimensionen wider, die auch in den sechs Dimensionen nach Hilton & Slotnick [24] beschrieben wurden: persönliche Eigenschaften wie Reflexion und Selbstwahrnehmung, ethisches Handeln, Verantwortung und Rechenschaftspflicht (kritische Denken, lebenslanges Lernen, Streben nach Exzellenz), sowie kooperative Eigenschaften wie respektvoller Umgang mit Patient*innen, Teamfähigkeit und gesellschaftliche Verantwortung [3], [24]. Die positive Seminarevaluation durch die Studierenden zeigte hier ebenfalls, dass es einen Bedarf im Medizinstudium gibt, diese Themen zu bearbeiten und Reflexionsräume im Medizinstudium anzubieten, um u. a. den Aufbau von Resilienz zu unterstützen [25], [26]. Zwar umfasst der klinische Abschnitt des Medizinstudiums Pflichtfächer, die diese Themen teilweise abdecken - wie das Fach Geschichte, Theorie und Ethik der Medizin - allerdings fehlen im PJ kontinuierliche und strukturierte Möglichkeiten zur vertieften Reflexion dieser Themen. Die bisherigen Themen fokussieren auf die fünf Cluster „Selbst“, „Patient*in“, „Kolleg*in“, „Angehörige“ und „Chef*in“, und bietet so unmittelbaren persönlichen Bezug. Ein weiterer wichtiger Komplex ist das Gesundheitssystem. Dieser Komplex schwingt in vielen der obengenannten Cluster implizit mit, sowohl bei dem Fall „keine Krankenversicherung“ als auch bei der „Work-Life-Imbalance“. Ein Fall, der die systembedingten Herausforderungen explizit thematisiert, könnte für die Weiterentwicklung des Seminars in Betracht gezogen werden.
Ein besonderes Merkmal des Seminars ist, dass die Studierenden mit Unwissenheit und Uneindeutigkeit umgehen lernen (sollen). Die Fälle waren so konzipiert, dass es keine eindeutige Antwort gibt, sondern dass verschiedene Lösungsansätze herausgearbeitet werden. Diese verschiedenen Ansätze stehen jedoch teilweise im Widerspruch zueinander. Der Umgang bzw. das Bewusstmachen dieser Widersprüche stand im Fokus des Seminars – als Kontrast zum leitlinien- und algorithmusgeprägten Medizinstudium.
Die Frage bleibt jedoch offen, inwieweit das Seminar die PJ-Studierenden befähigt, ihr erworbenes Wissen in Verhalten bzw. Handlungen im Alltag zu übertragen. Eine Herausforderung ist es diese Themen so zu unterrichten, dass ein oberflächliches Verhalten vermieden wird. Ein oberflächliches Verhalten kann zum Ausdruck kommen, in dem die Studierenden nur das vermeintlich gewünschte Verhalten imitieren, um professionell zu wirken [27], [28]. Oftmals wird „Professionalität“ als ein abstraktes Konstrukt wahrgenommen, das wenig greifbar scheint [3], somit ist der Wunsch nach konkreten Handlungsempfehlungen, der in der Kursevaluation genannt wurde, plausibel. Gleichzeitig zeigt uns der Wunsch Handlungsempfehlungen zu bekommen, dass die eigentliche Idee des Seminars – die Auseinandersetzung mit Widersprüchen und Unwissenheiten – noch nicht vollends gelungen ist. Hier bedarf es bei der Weiterentwicklung des Seminars eine Vertiefung der Reflexionsmöglichkeiten. Theoretische Grundlagen könnten als E-Learning-Einheit vorgezogen werden und somit Raum für Reflexionsphasen in der Präsenz geschaffen werden. Im Plenum und in Kleingruppen könnten somit Erfahrungen detaillierter besprochen und ausgetauscht werden. Auch zeigt die Erfragung weiterer Themenvorschläge, dass Resilienz, psychische Gesundheit, aber auch potentielle Rollenkonflikte die angehenden Ärzt*innen stark beschäftigen. Die genannten weiteren Themen werden bereits implizit bearbeitet, z.B. Rassismus, Gender-Medizin in „Liebe im Krankenhaus“ (Selbst) oder auch Moral und Profit im Seminar „keine Krankenversicherung“ (Patient*in). Diese Themen könnten somit niederschwellig in den bestehenden Seminare ausgebaut werden.
Die Durchführung des Seminars war mit einigen Herausforderungen verknüpft: So waren eine Vielzahl an Personen mit unterschiedlichen fachlichen Hintergründen beteiligt. Die Projektentwicklung war somit ressourcenintensiv und konnte auch nur durch die Bereitstellung zusätzlicher monetärer Fördermittel in dieser Art umgesetzt werden. Die Rekrutierung der Dozierenden, die nicht Teil des Projektteams waren, bedarf einer sensiblen Auswahl. Sie müssen sich mit dem Seminarthema identifizieren können und eine Affinität zu PIF-Themen mitbringen.
Jeder Seminartag war zunächst auf vier Unterrichtseinheiten konzipiert. Es fand am Nachmittag statt und überschnitt sich mit der PJ-Arbeitszeit um eine Stunde. Die PJ-Studierenden wurden für diese Zeit vom PJ freigestellt, sodass sie für die Teilnahme keine Fehlstunden erhielten. Diese Freistellung sollte die Studierenden motivieren, am Seminar teilzunehmen. Dieses Vorgehen war jedoch mit einem erhöhten Organisationsaufwand verbunden, da die PJ-Verantwortlichen der Kliniken und die Stationen informiert und die Studierenden pünktlich zu den Seminaren freigestellt werden mussten. Der ursprüngliche Umfang des Seminars von 20 Unterrichtseinheiten erweiterte den PJ-Unterricht stark, sodass diese zeitliche Belastung in den nächsten Durchführungen reduziert wird. Künftig sollen die Seminartermine (an der TU Dresden) einzeln besucht werden können, sodass es keine Verpflichtung über fünf Termine gibt und somit von dem Angebot eine größere Anzahl PJ-Studierender profitieren können. Für die Ausweitung des Angebots auf weitere PJ-Studierende, kann das Kurskonzept auch niederschwellig an weitere interessierte Fakultäten transferiert werden. Die Lehr- und Lernmaterialien sind in einem Moodle-Kurs zusammengetragen, der interessierten Fakultäten zur Verfügung gestellt werden kann.
Als Limitation ist zu sehen, dass die Teilnahme an der Seminarreihe freiwillig war und somit potenziell vor allem PIF-affine Studierende teilnahmen. Es stellt sich somit die Frage, wie die Evaluation ausgefallen wäre, wenn das Format verpflichtend gewesen wäre.
Unser Projekt lässt zudem noch die Frage unbeantwortet, wie der Lernerfolg bewertet werden kann und ob durch das Seminar eine professionelle Haltung tatsächlich gefördert wird. Hier gibt es allerdings allgemein noch große Herausforderungen wie man Professionalität oder PIF generell beurteilen kann. Bisher wird der Fokus auf die Reflexionsfähigkeit und die Beschreibung von Narrativen gelegt und weniger das tatsächliche professionelle Verhalten beurteilt [28].
Eine weitere Herausforderung ist, dass für die Durchführung des Seminars eine ärztliche und eine nicht-ärztliche Person als Dozierende gewonnen werden sollten. Dieser Aspekt ist organisatorisch aufwendiger, sollte aber beibehalten werden um den holistischen Ansatz des Seminarkonzeptes zu gewährleisten. Die Einbindung eines Rechtsanwaltes für Medizinrecht kann eine Herausforderung hinsichtlich Organisation und Verfügbarkeit darstellen, wird aber von den Studierenden als besonders erkenntnisbringend angesehen.
Schlussfolgerung
Mit unserem Seminar „Plötzlich in der Klinik“ ist es gelungen, Themen zur Professionalisierung für PJ-Studierende anzubieten, die über das reine klinische Fachwissen hinausgehen. Hierbei haben wir die didaktischen Konzepte „CBCR“ und „storification“ mit Fragestellungen wie Umgang mit der Schweigepflicht, rechtlicher Rahmenbedingungen und persönlichen Herausforderungen verbunden. Diese Kombination ermöglichte es den Studierenden, im Diskurs mit ihren Peers und den Dozierenden Handlungsoptionen zu reflektieren. Die positive Seminarevaluation durch die Studierenden zeigt, dass es einen Bedarf an der Vermittlung dieser Inhalte im PJ gibt. Die initiale Entwicklung der Themen war aufwendig, jedoch können die Seminare nun niederschwellig umgesetzt und an weitere Fakultäten transferiert werden. Das Seminar wird nun als fakultative Lehre im PJ der TUM angeboten. Ebenfalls soll das Konzept an die TU Dresden als verpflichtender Bestandteil der Lehre im PJ transferiert, weiterentwickelt und implementiert werden. Dadurch ergibt sich die Möglichkeit, die Wirksamkeit solcher Kurskonzepte eingehender zu untersuchen.
Anmerkung
1 Das PJ findet in Deutschland nach der zweiten ärztlichen Prüfung statt und stellt das letzte Studienjahr (Jahr 6) dar. In diesem Jahr durchlaufen die Studierenden in 48 Wochen drei Tertiale in der Klinik: ein Tertial Innere Medizin, ein Tertial Chirurgie und ein Tertial in einem Wahlfach. Am Ende des PJ steht die dritte ärztliche Prüfung an, die mit der Approbation abschließt.
ORCIDs der Autor*innen
- Kristina Schick: [0000-0002-4819-4604]
- Verena Kantenwein: [0000-0003-1182-8228]
- Moritz Schumm: [0009-0008-2663-7815]
- Teresa Bertram: [0000-0002-5744-1531]
- Marie-Christine Fritzsche: [0000-0002-8056-2462]
- Christopher Holzmann-Littig: [0000-0002-9849-148X]
- Marjo Wijnen-Meijer: [0009-0006-4861-8098]
Interessenkonflikt
Die Autor*innen erklären, dass sie keinen Interessenkonflikt im Zusammenhang mit diesem Artikel haben.
Literatur
[1] Epstein RM, Hundert EM. Defining and assessing professional competence. JAMA. 2002;287(2):226-235. DOI: 10.1001/jama.287.2.226[2] Frank JR, Snell L, Sherbino J. CanMEDS 2015: Physician competency framework. Ottawa: Royal College of Physicians and Surgeons of Canada; 2015. Zugänglich unter/available from: https://canmeds.royalcollege.ca/uploads/en/framework/CanMEDS%202015%20Framework_EN_Reduced.pdf
[3] Birden H, Glass N, Wilson I, Harrison M, Usherwood T, Nass D. Defining professionalism in medical education: a systematic review. Med Teach. 2014;36(1):47-61. DOI: 10.3109/0142159X.2014.850154
[4] Kim DT, Applewhite MK, Shelton W. Professional Identity Formation in Medical Education: Some Virtue-Based Insights. Teach Learn Med. 2024;36(3):399-409. DOI: 10.1080/10401334.2023.2209067
[5] Marburger Bund. MB-Monitor 2024: Zusammenfassung der Ergebnisse. Berlin: Marburger Bund; 2025.
[6] Hußenöder F, Conrad I, Riedel-Heller SG. Berufliche Belastung, Gesundheitzustand und Berufszufriedenheit säachsicher Ärzte 2019: eine Folgebefragung. Leipzig: Sächsische Landesärztekammer; 2020. Zugänglich unter/available from: https://www.slaek.de/media/dokumente/ueber-uns/publikation/studiebroschur/Berufliche-Belastung-Gesundheitszustand-Aerzte.pdf
[7] Schmidt-Bäse K, Huber J, Fischer MR, Wijnen-Meijer M. German first-year medical students' expectations of their professional life - concerns and hopes: A project report. GMS J Med Educ. 2023;40(6):Doc72. DOI: 10.3205/zma001654
[8] Rantatalo O, Lindberg O. Liminal practice and reflection in professional education: police education and medical education. Stud Contin Educ. 2018;40(3):351-366. DOI: 10.1080/0158037X.2018.1447918
[9] Cruess SR, Cruess RL, Steinert Y. Supporting the development of a professional identity: general principles. Med Teach. 2019;41(6):641649. DOI: 10.1080/0142159X.2018.1536260
[10] Merton RK. Some preliminaries to a sociology of medical education. In: Merton RK, Reader GG, Kendall P, editors. The Student-Physician. Cambridge (MA): Harvard University Press; 1957. p.3-80. DOI: 10.4159/harvard.9780674366831
[11] Schick K, Kühlmeyer K, Jömann B, Schumm M, Mathes S, Homberg A. Professional Identity Formation in medical education and training – a discursive determination of the term in German-speaking context. GMS J Med Educ. 2025;43(3):Doc35. DOI: 10.3205/zma001829
[12] Milota MM, van Thiel GJ, van Delden JJ. Narrative medicine as a medical education tool: A systematic review. Med Teach. 2019;41(7):802-810. DOI: 10.1080/0142159X.2019.1584274
[13] ten Cate OT, Custers EJ, Durning SJ, editors. Principles and practice of case-based clinical reasoning education: a method for preclinical students. Cham, Switzerland: Springer; 2017. DOI: 10.1007/978-3-319-64828-6
[14] Aura I, Hassan L, Hamari J. Teaching within a Story: Understanding storification of pedagogy. Int J Educ Res. 2021;106:101728. DOI: 10.1016/j.ijer.2020.101728
[15] Prins R, Avraamidou L, Goedhart M. Tell me a story: the use of narrative as a learning tool for natural selection. Educ Media Int. 2017;54(1):20-33. DOI: 10.1080/09523987.2017.1324361
[16] Deterding S. Make-believe in gameful and playful design. In: Turner P, Harviainen JT, editors. Digital make-believe. Cham, Switzerland: Springer; 2016. p.101-124. DOI 10.1007/978-3-319-29553-4_7
[17] Allitt M, Frampton S. Beyond ‘born not made’: challenging character, emotions and professionalism in undergraduate medical education. Med Humanit. 2022;48(4):461-470. DOI: 10.1136/medhum-2021-012365
[18] Mak-van der Vossen M, van Mook W, van der Burgt S, Kors J, Ket JCF, Croiset G, Kusurkar R. Descriptors for unprofessional behaviours of medical students: a systematic review and categorisation. BMC Med Educ. 2017;17(1):164. DOI: 10.1186/s12909-017-0997-x
[19] Holden MD, Buck E, Luk J. Developing and implementing an undergraduate curriculum. In: Cruess RL, Cruess SR, Steinert Y, editors. Teaching medical professionalism: supporting the development of a professional identity. 2nd ed. Cambridge: Cambridge University Press; 2016. p.231-247. DOI: 10.1017/CBO9781316178485.018
[20] R Core Team. R: A language and environment for statistical computing. Vienna, Austria: R Foundation for Statistical Computing; 2014.
[21] Steinert Y. Educational theory and strategies to support professionalism and professional identity formation. In: Cruess RL, Cruess SR, Steinert Y, editors. Teaching medical professionalism: supporting the development of a professional identity. 2nd ed. Cambridge: Cambridge University Press; 2016. p.68-83. DOI: 10.1017/CBO9781316178485.007
[22] Gofton W, Regehr G. What we don't know we are teaching: unveiling the hidden curriculum. Clin Orthop Relat Res. 2006;449:20-27. DOI: 10.1097/01.blo.0000224024.96034.b2
[23] Torralba KD, Jose D, Byrne J. Psychological safety, the hidden curriculum, and ambiguity in medicine. Clin Rheumatol. 2020;39(3):667-671. DOI: 10.1007/s10067-019-04889-4
[24] Hilton SR, Slotnick HB. Proto-professionalism: how professionalisation occurs across the continuum of medical education. Med Educ. 2005;39(1):58-65. DOI: 10.1111/j.1365-2929.2004.02033.x
[25] Tempski P, Martins MA, Paro HB. Teaching and learning resilience: a new agenda in medical education. Med Educ. 2012;46(4):345-346. DOI: 10.1111/j.1365-2923.2011.04207.x
[26] Howe A, Smajdor A, Stöckl A. Towards an understanding of resilience and its relevance to medical training. Med Educ. 2012;46(4):349-356. DOI: 10.1111/j.1365-2923.2011.04188.x
[27] Wilkinson TJ, Wade WB, Knock LD. A blueprint to assess professionalism: results of a systematic review. Acad Med. 2009;84(5):551-558. DOI: 10.1097/ACM.0b013e31819fbaa2
[28] Liljeholm Bång M, Lindberg O, Rantatalo O, Lilliehorn S. The mismatch between teaching and assessing professionalism: a practice architecture analysis of three professional programmes. Stud Contin Educ. 2024:1-20. DOI: 10.1080/0158037X.2024.2333247




